-
Par donovan_c est_moi le 20 Août 2009 à 16:48
Comprendre
le neuroblastome
Le Neuroblastome
1.1 Qu’est-ce que le neuroblastome ?
Le neuroblastome est un cancer*. Il est découvert le plus
souvent chez l’enfant avant l’âge de 6 ans.
1.2 Qu’est-ce qu’un cancer ?
Le cancer est une maladie de la cellule*. La cellule est l’unité
de base de la vie. Il existe dans le corps plus de deux cents
types de cellules différentes (cellule musculaire, cellule de la
peau, cellule du sang, cellule des os, cellule nerveuse, etc.).
Chacune a un rôle précis. C’est grâce à la reproduction
des cellules normales que le corps humain peut grandir
jusqu’à l’âge adulte, que les cellules mortes sont
remplacées et que les blessures guérissent. Cette multiplication
est alors normale et indispensable à la vie. Une
cellule cancéreuse provient d’une cellule normale qui a
subi d’importantes modifications. Ces modifications
sont progressives : il faut une accumulation de plusieurs
modifications avant qu’une cellule devienne cancéreuse.
Les cellules cancéreuses se multiplient de manière
désordonnée au point de former une masse. Cette
masse est appelée "tumeur*". Les cellules cancéreuses
peuvent également envahir et détruire les tissus sains
avoisinants et empêcher leur fonctionnement normal.
Il arrive que les cellules cancéreuses se détachent de
la tumeur originale (dite "tumeur primitive") et se
propagent par les vaisseaux sanguins ou lymphatiques
vers d’autres parties du corps et y former une autre
tumeur, dite "tumeur secondaire" ou métastase*. Les
cellules de neuroblastome peuvent s’installer notamment
dans les os ou dans la moelle osseuse*. On parle alors de
neuroblastome métastatique ou disséminé.
1.3 Le neuroblastome est-il un cancer fréquent ?
Le neuroblastome est un cancer rare : 130 à 150 cas sont
diagnostiqués chaque année en France.
5
1
Chez les enfants de moins de 6 ans, le neuroblastome reste
néanmoins le cancer le plus fréquent. Il est bien connu des centres
spécialisés dans la prise en charge des cancers de l’enfant.
1.4 D’où vient le neuroblastome ?
L’enfant se développe à partir d’une seule cellule (qui est la
réunion d’un spermatozoïde et d’un ovule). Cette cellule va
se diviser pour en donner deux, puis quatre, puis huit, etc.
A force de se diviser et de se spécialiser, ces cellules vont
former un organisme constitué de milliards de cellules. Des
cellules vont s’assembler et composeront des tissus*.
Certains de ces tissus formeront des organes comme les os,
le coeur, les poumons, les muscles, la peau ; d’autres encore
constitueront ce qu’on appelle le système nerveux (le cerveau,
la moelle épinière* et les nerfs). Une partie du système nerveux
dirige certaines fonctions automatiques. On parle du système
nerveux autonome*.
Ce système nerveux autonome est
composé en partie d’un système
nerveux appelé "sympathique". Sans
que l’on sache encore très bien
pourquoi, il arrive qu’une cellule du
système nerveux sympathique devienne
anormale : elle se divise alors sans
aucun contrôle et finit par former une
tumeur appelée neuroblastome. Il est
important de comprendre que le neuroblastome
n’est pas une maladie unique
avec une cause unique et un traitement
unique. Il y a plusieurs formes de neuroblastomes
qui ont chacune leurs traitements
spécifiques. Le schéma ci-contre
montre la localisation du système nerveux
sympathique. Les neuroblastome
se développent au niveau de ce système
nerveux. C’est la raison pour laquelle les
neuroblastomes se trouvent le plus
souvent au niveau du ventre (sur une
glande* située au-dessus du rein : la
glande surrénale, ou de chaque côté de
la colonne vertébrale). Parfois, ils
apparaissent au niveau du thorax* et,
plus rarement, au niveau du cou.
Les cellules
de neuroblastome
30 % au niveau du thorax
50 % au niveau du ventre
10 % au niveau du pelvis
SYSTÈME NERVEUX SYMPATIQUE
LOCALISATIONS DES NEUROBLASTOMES
6
GANGLION
NERVEUX
SYMPATHIQUE
REIN
GLANDE
SURRÉNALE
10 % au niveau du cou
1.5 Quelles sont les causes du neuroblastome ?
On ne connaît pas actuellement les facteurs à l’origine du
développement d’un neuroblastome.
Aucun facteur ne semble lié à l’environnement (boisson,
alimentation, pollution, tabac) ou à la manière dont vivent
la famille et l’enfant. Il n’y a pas non plus de cause
infectieuse. Le neuroblastome n’est pas contagieux. Il ne
présente pas de facteur héréditaire puisque les familles dans
lesquelles on retrouve plus d’un cas de neuroblastome sont
extrêmement rares.
En revanche, nous savons qu’un neuroblastome présente
des anomalies dans le centre de la cellule (appelé "noyau"
de la cellule).
Ce noyau contient des petits bâtonnets que l’on
appelle les chromosomes*. Dans toutes les cellules
de l’homme, on retrouve toujours le même
nombre de chromosomes : 46. Chacun porte un
numéro. Ces chromosomes sont très importants :
chacun contient un très grand nombre de gènes*
qui servent à faire fonctionner normalement la
cellule. Il arrive que les chromosomes présentent
des anomalies qui atteignent certains gènes. Le
programme de fonctionnement est alors déréglé et la cellule
va se comporter de façon anormale.
Dans le noyau d’une cellule d’un neuroblastome, il arrive
qu’il y ait beaucoup trop de chromosomes. Parfois il peut
manquer un petit bout du chromosome 1. Parfois, il existe
un bout en plus sur le chromosome 17. Parfois encore, on
retrouve un gène qui se trouve sur le chromosome 2 copié à
plusieurs exemplaires et que l’on appelle gène MYCN*. Mais
nous ne connaissons pas encore les
raisons pour lesquelles ces anomalies
génétiques apparaissent.
Le bout en plus du chromosome 17,
le bout en moins du chromosome 1 et
les copies du gène MYCN sur le chromosome
2 favorisent la multiplication des
cellules de neuroblastome.
46 chromosomes
Gène MYCN amplifié
au niveau du noyau
7
Le Diagnostic
8
Cette partie du document doit vous permettre de repérer les étapes
nécessaires au diagnostic* du neuroblastome et de mieux comprendre
les différents examens et consultations que le médecin peut proposer.
Le diagnostic est la démarche qui permet de reconnaître la maladie
dont votre enfant souffre, de savoir si c’est un cancer ou non. Si c’est
un cancer, le médecin doit déterminer de quel type de cancer il s’agit,
quelle en est la gravité. Le médecin a donc besoin d'informations
complètes avant de proposer un traitement.
Le diagnostic permet d’identifier la maladie à l’origine des
signes* ou des symptômes* que présente l’enfant. Toutefois,
les signes et les symptômes qui amènent les parents à
consulter leur médecin ne sont pas toujours particuliers au
neuroblastome et peuvent faire penser à d’autres maladies.
En effet, il s’agit généralement de maux de ventre, de
douleurs dans les jambes ou au niveau des articulations, de
fatigue ou de fièvre. Parfois, la présence d’un hématome
apparu autour des deux yeux oriente le médecin vers
un diagnostic de neuroblastome. Dès que l’on suspecte
fortement un neuroblastome, votre enfant est confié à une
équipe spécialisée qui va procéder à un bilan*.
Le délai entre la découverte de quelque chose d'anormal et
le début d'un traitement peut sembler très long. Ce délai est
indispensable afin de réaliser un ensemble d’examens. Les
informations obtenues vont permettre d’établir un
diagnostic exact et précis. Celui-ci permet d’élaborer ensuite
un programme, c'est-à-dire de proposer le meilleur traitement
adapté à l’enfant ainsi qu’à sa maladie et la meilleure
façon de le réaliser.
2.1 Le bilan : quels sont les examens pratiqués
pour établir un diagnostic ?
2.1.1 L’EXAMEN CLINIQUE
Le médecin interroge les parents sur la santé de l’enfant
Comment savoir si c’est un neuroblastome ? 2
depuis sa naissance (maladies, accidents, etc.), ce qu’on
appelle les antécédents.
Le médecin interroge les parents et l’enfant pour connaître
l’histoire de la maladie, leur demande la façon dont les
signes* et les symptômes* sont apparus.
Ensuite, le médecin examine l’enfant afin de rechercher
d’éventuels signes anormaux : boule, hématome, endroit
douloureux, difficulté à bouger les membres, etc.
L’examen clinique permet de voir quels sont les autres
examens à réaliser.
Généralement, le bilan comprend : •des examens par prélèvements* (sang, urines), •différents examens radiologiques* qui ont pour but de
bien situer la tumeur, ses limites et sa taille (scintigraphie*,
échographie* et/ou scanner* et/ou IRM*), •des examens au microscope que l’on appelle examens
anatomo-pathologiques* : un fragment de la tumeur* et un
peu de moelle des os* sont observés au microscope. Ce
sont ces examens qui permettent de découvrir exactement
de quel type de tumeur il s’agit.
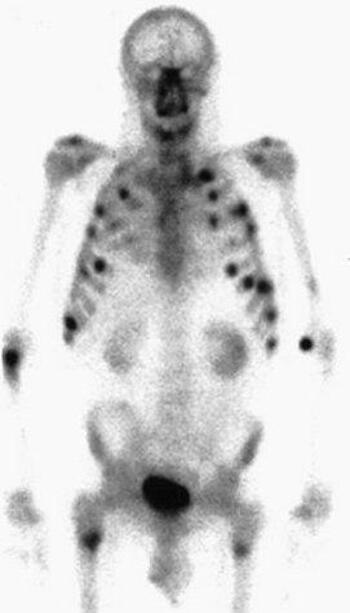
2.1.2 LES EXAMENS RADIOLOGIQUES
Les examens radiologiques et scintigraphiques ont pour
but de localiser la tumeur et de vérifier si elle s’est propagée
à d’autres parties du corps.
Les examens radiologiques et scintigraphiques montrent
des images de l’intérieur du corps. Ces examens sont
importants car grâce aux images obtenues, il est possible de
localiser exactement la tumeur et de déterminer si elle gêne
les organes et/ou les vaisseaux sanguins qui sont à proximité.
Ces examens permettent également de savoir si la tumeur
peut être enlevée totalement par chirurgie. Si ce n’est pas le
cas, les images montrent où il est possible d’effectuer un
prélèvement sur la tumeur afin de l’identifier.
Certains examens peuvent être faits rapidement, comme : •une échographie de l’abdomen, •une radiographie* des poumons.
9
10
D’autres examens nécessitent plus de préparation de
l’enfant. Ils demandent plus de temps.
C’est le cas du : •scanner ou de l’IRM, •de la scintigraphie.
Chez l’enfant de moins d’un an, une radiographie du
squelette entier peut être demandée.
2.1.2.1 L’échographie
L’échographie est un examen réalisé avec une sonde (sorte de
gros crayon) reliée à un écran de télévision et à un ordinateur.
Cette sonde envoie des ultrasons qui permettent de regarder
l’intérieur du corps à travers la peau. Cet examen est identique
à celui qui permet de voir l’enfant dans le ventre de la mère lors
d’une grossesse. Ces ultrasons sont arrêtés par l’air ou par les
os. L’échographie ne permet donc pas de tout voir.
L’enfant est allongé sur un lit. Le médecin radiologue passe
un produit sur la partie du corps de l’enfant à examiner. Ce
produit est un gel qui permet à la sonde de mieux glisser sur
la peau et de faciliter l’observation.
Cet examen n’est pas douloureux. Il nécessite souvent que l’enfant
soit à jeun. Sa durée est d’environ quinze minutes.
2.1.2.2 Le scanner
Le scanner est un gros anneau relié à un ordinateur
qui permet d’examiner avec précision
certaines parties du corps de l’enfant grâce à
des rayons X : le thorax, le ventre ou le crâne
par exemple.
L’enfant est installé sur un lit mobile qui se
déplace lentement à l’intérieur de l’anneau. Le
manipulateur est placé derrière une vitre
et explique à l’enfant ce qui se passe. Une
injection est faite au cours de l’examen.
Elle permet de mieux voir les vaisseaux sanguins. Au fur et à
mesure que le lit de l’enfant passe dans l’anneau, des photos
sont prises : elles apparaissent petit à petit sur l’écran.
Cet examen nécessite une piqûre mais n’est pas douloureux par la suite.
Scanner
Scintigraphie
ou mIBG
L’enfant doit être à jeun. Sa durée est d’environ une
demi-heure.
2.1.2.3 La scintigraphie
La scintigraphie permet de voir où
s’accumule un produit radioactif. Pour le
neuroblastome, le produit est la mIBG.
L’enfant est allongé sur un lit. Le produit lui est injecté par
piqûre la veille de l’examen. Grâce à une caméra spéciale
(gamma caméra), l’appareil qui se déplace autour de l’enfant
obtient des images des zones où le produit s’est accumulé.
Cet examen nécessite une piqûre mais n’est pas douloureux par la
suite. Sa durée varie de quinze minutes à une heure, parfois plus. Il
faut pouvoir rester immobile.
2.1.2.4 L’IRM (Imagerie par Résonance Magnétique)
L’appareil qui permet de réaliser une IRM est une sorte
de tunnel relié à un ordinateur. L’IRM utilise un champ
magnétique. Elle permet d’observer avec précision le crâne, le
thorax ou l’abdomen. Un manipulateur installe l’enfant sur
un lit mobile. Il lui place sur la tête une sorte de casque de
cosmonaute qui enregistre le signal émis par le corps. Le lit
va se positionner lentement à l’intérieur du tunnel. Pendant
tout l’examen, il est recommandé de ne pas bouger car les
images seraient très floues. Comme pour le scanner, il
ne faut pas s’impatienter : l’ordinateur met du temps à
afficher les images qui ont été prises. La machine fait
du bruit comme un marteau piqueur, mais l’enfant peut
écouter de la musique avec un casque.
Cet examen nécessite une piqûre mais n’est pas douloureux par la
suite. Sa durée varie entre une demi-heure et trois quarts d’heure.
L’enfant doit rester immobile. Pour cela, un médicament donné
avant l’examen permet de le calmer.
2.1.3 LES EXAMENS PAR PRÉLÈVEMENTS (URINES, SANG)
2.1.3.1 L’examen des urines
Les catécholamines sont des substances que l’on trouve
normalement à des taux très faibles dans l’organisme.
11
12
Dans la majorité des neuroblastomes, la production de ces
catécholamines augmente fortement. Elles sont éliminées
par les urines de l’enfant. L’analyse des urines permet donc
de déterminer si le taux de catécholamines est trop élevé. Si
c’est le cas, on peut fortement soupçonner que la tumeur
est un neuroblastome. Trois types de catécholamines sont
dosés : l’acide homovanilique (HVA), l’acide vanylmandilique
(VMA) et la Dopamine. L’analyse de ces
substances dans les urines nécessite de recueillir les urines
de l’enfant durant vingt-quatre heures.
2.1.3.2 L’examen de sang
Les prises de sang permettent seulement de juger de la
façon dont les organes de l’enfant fonctionnent (le foie et
le rein en particulier). Rien dans le sang ne permet de
diagnostiquer un neuroblastome.
2.1.3.3 L’examen des cellules de neuroblastome :
l’examen anatomo-cyto-pathologique.
L’examen anatomo-cyto-pathologique* est indispensable car
c’est le seul qui garantit le diagnostic, autrement dit, qui
permet d’identifier la tumeur avec exactitude.
Qu’est-ce qui est nécessaire à cet examen ?
En vue de l’examen, un échantillon de la tumeur* est prélevé
par le radiologue ou par le chirurgien. Ce prélèvement se fait
habituellement sous anesthésie générale* (l’enfant est
complètement endormi).
On procède en même temps à des prélèvements dans la
moelle osseuse (organe qui fabrique le sang). Ce sont des
biopsies ostéo-médullaires* et des myélogrammes*. Les experts
internationaux se sont mis d’accord pour effectuer au
minimum deux biopsies ostéo-médullaires et quatre
myélogrammes.
Que fait le médecin chargé des examens anatomo-pathologiques ?
L’examen anatomo-pathologique, souvent abrégé en "anapath",
consiste à analyser au microscope un échantillon de la tumeur.
L’addition de certains produits colore les cellules* cancéreuses
qui sont ainsi repérables au microscope.
Cet examen est effectué par un médecin anatomo-pathologiste.
Le médecin anatomo-pathologiste confie des
échantillons au biologiste pour étudier les anomalies
de l’ADN (constituant essentiel des
chromosomes* de la cellule) des cellules cancéreuses.
Il examine notamment les anomalies du
gène MYCN*. Cela permet de savoir comment
s’attaquer aux cellules et de choisir ainsi au
mieux le traitement.
Le médecin anatomo-pathologiste examine également les
deux biopsies osseuses et les quatre myélogrammes. Ces
examens permettent de savoir si des cellules cancéreuses se
trouvent dans la moelle osseuse. Il faut savoir qu’on ne traite
jamais un enfant lorsqu’on ne fait que soupçonner un
neuroblastome, sauf certaines urgences. Un traitement ne
débute que lorsque le diagnostic de neuroblastome est
confirmé par l’examen anatomo-pathologique et que le
bilan complet a montré si cette tumeur était localisée ou si
des métastases* existaient.
Ces examens font partie des méthodes reconnues par
l’ensemble des experts. Ce sont des standards*.
2.2 Les différents types de neuroblastome
Les travaux de recherche permettent actuellement de
distinguer trois neuroblastomes différents : •une maladie qui peut guérir toute seule ou avec un
traitement très léger, •une maladie souvent guérissable avec un traitement adapté, •une troisième maladie très agressive plus difficile à guérir
et qui nécessite un traitement beaucoup plus fort.
L'âge de l'enfant lors du diagnostic (soit inférieur à un an,
soit égal ou supérieur à un an), le caractère localisé ou
13
Examen
de la tumeur
au microscope
14
disséminé et les anomalies du gène MYCN, suffisent actuellement
pour choisir le traitement le plus adapté en fonction
du neuroblastome.
2.2.1 COMMENT SONT CLASSÉS LES NEUROBLASTOMES ?
Différentes classifications des neuroblastomes ont été
établies, variables selon les pays. Ces classifications ont
pour but de distinguer les différents types de neuroblastomes,
afin d’adapter le traitement. En 1993, des spécialistes européens
et américains ont décidé de proposer une classification
internationale qui doit permettre de comparer les
résultats des différents traitements. Cette classification
porte le nom d’International Neuroblastoma Staging
System (INSS*). La classification TNM renseigne sur la taille
de la tumeur (T), le nombre de ganglions* atteints (N : en
anglais ganglion se dit "Node") et enfin, sur la présence ou
non de métastases* (M). Les classifications TNM et l'INSS
sont les deux classifications utilisées en Europe.
Quelle que soit la classification employée, l’important est de
savoir si la tumeur est métastatique (disséminée) ou non :
•si les cellules sont restées à l’intérieur de la tumeur primitive
et ne sont pas allées vers d’autres organes ou d’autres
régions du corps, on parle de neuroblastome localisé ;
•si certaines cellules ont quitté la tumeur, on parle de
neuroblastome disséminé.
Les neuroblastomes disséminés ou métastatiques correspondent
aux neuroblastomes dont certaines cellules ont quitté la
tumeur. Les cellules ont envahi d’autres organes ou régions
du corps notamment la moelle osseuse* et les os. C’est le cas
pour cinq enfants sur dix lorsque le neuroblastome est
découvert après l’âge d’un an. Cette dissémination n’est
pas due à un retard de diagnostic, mais aux caractéristiques
spécifiques de certains neuroblastomes.
15
EN RÉSUMÉ
Le neuroblastome est un cancer de l’enfant qui se
développe généralement avant 6 ans.
C’est un cancer qui doit être pris en charge dans des
centres spécialisés dans les traitements des cancers de
l’enfant. Dès lors que l’on soupçonne un neuroblastome,
des examens doivent être réalisés. Ce sont : •une analyse des urines, •des examens radiologiques (échographie abdominale,
scanner, scintigraphie ou IRM), •un examen de la tumeur et de la moelle osseuse, •un examen du noyau des cellules pour étudier ses
anomalies et le gène MYCN en particulier.
On peut alors identifier le type de neuroblastome et
adapter le traitement.
16
Différents traitements sont possibles pour soigner
un enfant qui présente un neuroblastome. Chacun de ces
traitements est bien connu par les centres spécialisés
des cancers de l’enfant. Afin de déterminer le traitement
adapté, efficace et présentant le moins de risques pour
l’enfant, plusieurs spécialistes (médecin radiologue,
chirurgien, radiothérapeute, pédiatre cancérologue)
se concertent. La décision est donc multidisciplinaire.
La coordination entre chacun est essentielle pour assurer à
l’enfant les meilleures chances de guérison. C’est le pédiatre
cancérologue qui organise cette coordination.
3.1 Quels sont les différents traitements possibles ?
Il n’existe pas de traitement universel. Les traitements sont
proposés dans le cadre de la recherche scientifique. C’est la
seule voie connue pour soigner au mieux les enfants. Les
études scientifiques ont déterminé les meilleurs traitements
pour chaque type de neuroblastome en fonction de l’âge
de l’enfant. Les protocoles, qui décrivent de façon précise
les conditions et le déroulement du traitement, sont
nationaux et parfois internationaux.
On distingue deux types de traitements possibles :
•les traitements loco-régionaux : la tumeur* est enlevée ou
détruite directement à l’endroit où elle se trouve. Les traitements
loco-régionaux sont la chirurgie et la radiothérapie* ;
•les traitements généraux. Ce sont des traitements qui
agissent dans tout l’organisme de l’enfant, à la fois sur
la tumeur et là où peuvent se trouver les métastases*. C’est
le cas de la chimiothérapie*.
Traitements Quels sont les moyens pour lutter contre
un neuroblastome ?
3
3.1.1 LA CHIRURGIE
La chirurgie est une arme importante pour le traitement du
neuroblastome. Le but de ce traitement local est d’enlever
la tumeur. La chirurgie devra être la plus complète possible,
c’est-à-dire ôter dans la mesure du possible la totalité de la
tumeur, sans prendre de risques vitaux pour l’enfant.
Les différentes images radiologiques (scanner ou IRM*)
obtenues lors du bilan diagnostique* permettent d’évaluer les
risques de la chirurgie.
3.1.2 LA RADIOTHÉRAPIE
Comme la chirurgie, la radiothérapie* est un traitement locorégional
du cancer : elle permet d’éliminer directement
la tumeur à l’endroit où elle se trouve. Cette technique
consiste à utiliser des rayons* (appelés rayons X ou photons)
qui vont atteindre la tumeur, abîmer les
cellules cancéreuses et les rendre incapables
de se diviser. Si les cellules ne peuvent plus se
diviser, elles disparaîtront.
La radiothérapie est utilisée depuis longtemps
pour traiter les cancers. Dans le cas précis
du neuroblastome, les études scientifiques
internationales ont montré l’efficacité de ce
traitement. La décision de faire ou non
une radiothérapie dépend du type et du stade de neuroblastome
ainsi que de l'âge de l’enfant. La radiothérapie
entraîne chez le petit enfant des troubles de croissance et
cette complication joue un rôle dans le choix du traitement.
3.1.3 LA CHIMIOTHÉRAPIE
La chimiothérapie consiste à traiter le cancer* par des
produits chimiques : les médicaments. Ces médicaments
sont appelés médicaments anti-tumoraux (contre la
tumeur) ou anticancéreux (contre le cancer). Ces
médicaments agissent par voie générale, c'est-à-dire qu’ils
ont un effet à la fois sur la tumeur et dans l'ensemble du
corps. Ces médicaments sont introduits dans des veines par
l’intermédiaire d’un tuyau appelé cathéter* ou chambre
implantable selon sa forme. Le but de ces médicaments est
de détruire les cellules cancéreuses quel que soit l’endroit
où elles se trouvent, et d’empêcher leur division, ce qui va
provoquer leur disparition.
17
Séance
de radiothérapie
18
Les médicaments de chimiothérapie sont nombreux.
L’action d’un médicament utilisé seul peut ne pas être
suffisante. C’est pourquoi ils sont associés entre eux : cela
permet d’augmenter leur efficacité. Les combinaisons
de plusieurs médicaments de chimiothérapie
composent ce qu’on appelle des protocoles
de chimio-thérapie. Ces protocoles de chimiothérapie
sont particuliers à chaque cancer. Ils
sont établis en fonction de leur efficacité sur le
cancer et de leurs effets toxiques sur l’organisme
(ils peuvent en effet provoquer des effets
secondaires* ou des séquelles*). Les doses de ces
médicaments sont ensuite calculées en fonction
du poids de l’enfant et de sa taille.
Le neuroblastome est une tumeur "chimiosensible",
c’est-à-dire que les chimiothérapies
peuvent la faire diminuer de volume.
Les principaux médicaments utilisés sont : •le cyclophosphamide ; •la doxorubicine (produit rouge) ; •l’étoposide ; •les sels de platine ; •la vincristine.
Si la chimiothérapie est toxique pour la tumeur, elle entraîne
des effets secondaires tels que des nausées et vomissements,
une alopécie (perte de cheveux temporaire), une
aplasie* et parfois, en fonction des médicaments et doses
administrés, une stérilité définitive.
3.2 Selon quels critères choisit-on les différents
traitements ?
Différents traitements sont possibles pour soigner un
enfant atteint d’un neuroblastome. Le choix de ces
traitements dépend : •de l’âge de l’enfant (moins ou plus d’un an) ; •du stade de neuroblastome (localisé ou disséminé) ; •des anomalies de la cellule du neuroblastome (copies du
gène MYCN* ou non).
3
2
1
4
1. Chambre
2. Pansement
post-opératoire
3. Cathéter
sous-cutané
4. Cathéter
intraveineux
Chambre
implantable
et cathéter
Ce neuroblastome disséminé du jeune enfant est appelé 4 S,
“S” comme spécial, à cause de sa présentation particulière.
Cette forme particulière de neuroblastome disséminé
atteint le plus souvent les enfants de moins de 6 mois. C’est
le foie qui est le plus fréquemment touché par les métastases
du neuroblastome. Il existe deux situations différentes
en fonction des signes et des symptômes que présente l’enfant
: •Soit l’enfant a des symptômes ou des signes graves (très
gros ventre, gêne pour respirer, etc…) : cette forme de
neuroblastome est une forme dite “bruyante”. Il convient
alors de proposer rapidement un traitement par chimiothérapie*
tout en adaptant les doses au poids de l’enfant.
Une légère radiothérapie sur le foie est parfois nécessaire ;
•Soit il n’y a pas de symptôme ou de signe grave : c’est la
forme “calme”. Ces enfants sont alors à surveiller très
attentivement. En effet, il arrive que le neuroblastome
disparaisse spontanément sans avoir besoin de procéder
au moindre traitement. Parfois, cette forme “calme”
peut devenir “bruyante” et nécessite alors un traitement.
Dans tous les cas, ces enfants doivent être surveillés et traités
dans un service de cancérologie pédiatrique. Il est préférable
d’effectuer une chirurgie sur la première tumeur
(la tumeur primitive) quand les métastases ont diminué.
3.3 Est-il possible de dépister un neuroblastome ?
Le dépistage consiste à pratiquer des examens dans le but
de rechercher une maladie (un cancer par exemple) à un
stade très précoce. Dans le cas du neuroblastome, le fait
que l’on puisse trouver des catécholamines (HVA,
VMA) dans les urines de l’enfant est un moyen de dépistage
possible.
19
20
RÉSUMÉ
Trois moyens sont disponibles pour lutter contre le neuroblastome
: • la chirurgie, • la radiothérapie, • la chimiothérapie.
Le choix de ces traitements dépend : • de l’âge de l’enfant (avant ou après l’âge d’un an), • du stade du neuroblastome (localisé ou disséminé), • de la biologie du neuroblastome (copies
du MYCN ou non).
Dans le cas du neuroblastome 4S, l’état clinique de votre
enfant guidera la mise en route du traitement en une simple
surveillance au départ. Cette surveillance est faite par l’équipe
qui vous a pris en charge. La chimiothérapie et la chirurgie
sont les “armes” utilisées pour le traitement s’il est nécessaire.
La radiothérapie peut parfois compléter le traitement
en cas de nécessité.
Un dépistage systématique a été effectué dans le cadre très
particulier de la recherche médicale. Ainsi, des spécialistes
ont réalisé des études au Japon, en France à Lyon et au
Canada. Ces études n’ont pas permis de montrer un avantage
au dépistage systématique. En effet, ce dépistage n’a
découvert que des neuroblastomes qui guérissent tout
seuls, sans qu’aucun traitement soit nécessaire. Il n’a pas
permis de diminuer pour autant le nombre de neuroblastomes
pour lesquels un traitement est indispensable.
Une conférence de consensus à Lyon, en 1998, a réuni les
experts internationaux du neuroblastome. Le jury de cette
conférence a conclu que le dépistage du neuroblastome
avant l’âge de 6 mois ne présente pas d’avantage.
21
En cancérologie vous entendez parler de rémission complète
qui correspond à une étape indispensable sur le chemin de
la guérison. Ceci signifie que les examens à notre disposition
actuellement ne permettent plus de déceler la maladie.
En effet, nous ne pouvons pas savoir s’il reste des cellules
cancéreuses (au niveau microscopique). C’est pour cela
qu’une surveillance attentive de l’enfant est effectuée.
Les chiffres qui sont donnés ci-dessous proviennent d’études
scientifiques réalisées sur beaucoup d’enfants atteints par
un neuroblastome. Il ne s’agit que de chiffres indicatifs.
Dans le cas particulier du neuroblastome 4S, on guérit
entre 75 % et 85 % des enfants.
Les résultats Quelles sont les chances de guérison ? 4
22
La surveillance a pour but de : •déceler le plus tôt possible une éventuelle rechute* afin de
reprendre rapidement un traitement destiné à guérir
l’enfant ; •rechercher d’éventuelles complications liées aux traitements
qui ont été effectués.
La surveillance Les traitements sont terminés, que faut-il faire ? 5
23
Glossaire Ce glossaire concerne spécifiquement l’explication des termes en rapport
avec le présent document "Comprendre le neuroblastome".
Un dictionnaire plus complet sur l’ensemble des cancers figure dans le livre
"Les cancers de A à Z". Ce dictionnaire est disponible sur le site internet de
la Fédération Nationale des Centres de Lutte Contre le Cancer
(www.fnclcc.fr) et également chez l’éditeur à l’adresse suivante : Editions
FRISON-ROCHE - 18, rue Dauphine - 75006 Paris - Tél. 01.40.46.94.91.
* : voir ce mot
A
Anatomo-cyto-pathologie : examen au microscope de cellules* (cytologie) ou de
tissus* (histologie) de l’organisme.
La cytologie* et l'histologie* sont les deux techniques de l'examen anatomo-cytopathologique.
L’histologie établit de façon sûre le diagnostic* de cancer. De plus,
cet examen permet de déterminer le type de cancer dont il s’agit.
Anatomo-pathologiste : médecin spécialiste qui examine des cellules et des
tissus au microscope.
Anesthésie : acte qui consiste à endormir et rendre insensible le patient
(anesthésie générale) ou une partie du corps (anesthésie locale ou partielle)
pendant une intervention chirurgicale.
Aplasie : très forte diminution des globules blancs, accompagnée d’une baisse
des autres éléments du sang (globules rouges et plaquettes). C’est un effet
secondaire, temporaire, de certains médicaments de chimiothérapie*.
B
Bilan : un bilan évalue l’état de santé d’une personne. Au terme de ce bilan,
le médecin dispose de renseignements qui lui permettent de proposer un
traitement adapté à la situation.
Le bilan diagnostique a pour but de déterminer s'il s'agit bien d'un cancer et
d'identifier le type de cancer. Le bilan d'extension recherche l’étendue du cancer
et la présence ou non de métastases* dans d'autres organes.
Biopsie ostéo-médullaire : prélèvement de la moelle des os qui est analysé au
microscope. Ce prélèvement est réalisé par un médecin et se fait sous anesthésie*
générale.
6
24
C
Cancer/Tumeur maligne : cellules anormales qui se multiplient de façon
incontrôlée. Elles finissent par former une masse qu’on appelle tumeur maligne.
Cathéter : tuyau souple et fin introduit dans une veine afin d’y injecter un
produit ou des médicaments, ou pour faire une prise de sang.
Le cathéter améliore le confort de l’enfant qui n’a pas besoin de subir une
piqûre à chaque injection. Il diminue le risque d’abîmer les veines et facilite les
perfusions de chimiothérapie*.
Cellule : élément visible au microscope dont est constitué tout organisme vivant.
Plantes et animaux sont composés de cellules très différentes qui se multiplient,
meurent et se renouvellent.
Des cellules identiques assemblées entre elles forment un tissu*.
Les cellules cancéreuses sont des cellules qui se sont modifiées et se multiplient
de façon anormale. Voir cancer*.
Chimiothérapie (Chimio) : traitement général du cancer* à l’aide de médicaments.
Les médicaments anticancéreux visent à détruire les cellules* cancéreuses
ou à les empêcher de se multiplier, entraînant leur mort. Ces médicaments peuvent
être administrés par piqûres ou perfusions ou parfois sous forme de comprimés.
Chromosome : les chromosomes sont de petits bâtonnets situés dans le noyau
de la cellule, contenant l’ensemble des gènes.
Cytaphérèse : technique qui permet de prélever dans le sang des cellules
(cellules souches) qui pourront venir se loger dans la moelle osseuse* et refabriquer
à nouveau du sang.
D
Diagnostic : c’est la démarche qui identifie la maladie à l'origine des signes* ou
des symptômes* ressentis ou observés par le patient. Le diagnostic permet de
reconnaître la maladie dont l’enfant souffre. Voir bilan*.
E
Echographie : technique d'examen qui montre des images d'une partie du corps
ou de certains organes à l’aide d’ultrasons. Il s’agit d’un examen d'imagerie.
Effet secondaire : les traitements ont pour but de soigner le cancer*. Parfois, ils
entraînent des conséquences désagréables pour le malade qu’on appelle des
effets secondaires. Il y a deux types d’effets secondaires : les effets secondaires
immédiats et les effets secondaires tardifs.
Les effets secondaires immédiats sont des effets à court terme : nausées, perte
de cheveux, etc. Temporaires, ils disparaissent généralement après la fin des traitements.
Les effets secondaires tardifs sont des effets à long terme et peuvent persister
25
longtemps après l’arrêt des traitements, parfois jusqu’à la fin de la vie. Ils sont
alors appelés séquelles.
Si les effets secondaires sont fréquents, ils n’apparaissent pas de façon obligatoire
ni systématique. Ils dépendent des traitements reçus, des doses administrées, du
type de cancer* et de la façon dont chacun réagit aux traitements.
Examen radiologique : examen qui permet d’obtenir des images d’une partie du
corps ou des organes. Il s’agit d’un examen d'imagerie. Il existe différents types
d’examens radiologiques : échographie*, scanner*, IRM*, scintigraphie*).
G
Ganglion : les ganglions sont de petits renflements répartis le long des vaisseaux
lymphatiques* et disposés dans certaines parties du corps.
Les ganglions jouent un rôle essentiel dans la protection du corps contre les
infections ou les cellules* cancéreuses. Ils sont soit superficiels (dans le cou,
l’aisselle, l’aine), soit profonds (dans l’abdomen, le thorax). Ils mesurent normalement
moins d‘un centimètre de diamètre.
Gène : petite partie d’un chromosome* comportant une information indispensable
au fonctionnement de la cellule.
I
INSS (International Neuroblatoma Staging System) : classification internationale
qui différencie les neuroblastomes par stade (1 à 4) selon le type de la tumeur et
ses caractéristiques (taille, opérabilité et dissémination vers d’autres organes).
IRM (Imagerie par Résonance Magnétique) : technique d’examen qui montre
des images d’une partie du corps ou des organes. Cette technique d’imagerie
repose sur la différence de magnétisme des tissus.
L
Lymphatique (système lymphatique) : le système lymphatique est composé
d'un ensemble de ganglions* et de vaisseaux lymphatiques.
Les ganglions jouent un rôle essentiel dans la protection de l’organisme contre
les infections ou les cellules* cancéreuses.
Métastase : migration (on dit aussi dissémination ou propagation) de cellules*
cancéreuses qui proviennent d'une tumeur primaire et qui se développent dans
un autre organe. On parle aussi de maladie métastatique ou de localisation
secondaire du cancer.
26
Moelle osseuse : substance se trouvant à l’intérieur des os qui produit les différentes
cellules du sang (globules rouges qui transportent l’oxygène, globules blancs qui
défendent l’organisme contre les infections et plaquettes qui arrêtent les saignements
et permettent la cicatrisation).
 N
N(Gène MYCN) : petite partie du chromosome* n°2. Ce gène a un rôle dans
la division de la cellule. Quand il est copié en plusieurs exemplaires, la division
s’accélère.
 Ponction/Prélèvement : ce geste consiste à introduire une aiguille dans une partie
Ponction/Prélèvement : ce geste consiste à introduire une aiguille dans une partiedu corps afin de prélever du tissu*, des cellules*, du liquide ou du sang, en
fonction du type d’analyses à réaliser.
En cas de prélèvement de cellules, on parle de ponction cytologique ; en cas de
prélèvement de tissu, on parle de biopsie*.
Prélèvement : Voir ponction*.

Radiographie : technique d'examen qui permet d’obtenir des images d'une
partie du corps à l’aide de rayons X. Il s’agit d’un examen d'imagerie.
Radiothérapie : traitement local du cancer* à l’aide d’un appareil qui émet des
rayons. Ces rayons dirigés vers la tumeur vont la détruire.
Ce traitement se fait dans un service spécialisé de radiothérapie. On parle aussi
de rayons.
Rayons : voir radiothérapie*.
Rechute/Récidive : réapparition des signes ou des symptômes* signalant la
présence du cancer. Cette réapparition peut survenir très tôt après les
traitements, mais aussi après une longue période de guérison apparente.
Récidive : voir rechute*.
Rémission : diminution, voire disparition des signes* ou des symptômes du
cancer.
 Scanner : technique d’examen qui permet d’obtenir des images du corps en
Scanner : technique d’examen qui permet d’obtenir des images du corps encoupes, à l’aide de rayons X. Il s’agit d’un examen d’imagerie.
27
 Scintigraphie : technique d’examen qui montre des images du squelette osseux
Scintigraphie : technique d’examen qui montre des images du squelette osseuxou de la tumeur. Cette technique d’imagerie utilise des produits faiblement
radioactifs qui, une fois injectés, se fixent sur les tissus osseux.
Séquelle : voir effet secondaire*.
Signe/Symptôme : manifestation anormale observée par le patient ou par le médecin.
Standard : un traitement est un standard lorsqu’il a été validé par des essais
thérapeutiques. Ces études ont montré que, pour une même situation, les bénéfices
de ce traitement sont clairement supérieurs à ceux des autres traitements.
Le traitement standard est proposé de façon systématique dans une situation
donnée. Il peut arriver que le médecin ne puisse pas appliquer le traitement
standard du fait de facteurs particuliers à l’enfant ou à sa maladie. Le médecin
propose alors un ou plusieurs traitements mieux adaptés à la situation.
Sternum : os plat situé en avant de la cage thoracique.
Système nerveux autonome : système nerveux qui dirige certaines fonctions
automatiques du corps. Ce système nerveux est constitué de deux parties : le
système parasympathique et le système sympathique. C’est dans le
système nerveux sympathique que peut se développer un neuroblastome.
T
Thorax : partie du corps dans laquelle se logent le coeur et les poumons, sous
les côtes et le sternum*.
Tissu : ensemble de cellules identiques qui ont une même fonction (tissu
musculaire, tissu osseux par exemple).
Tumeur : voir cancer*.
Un guide à l’usage de l’enfant, des parents et des familles.Ce guide présente des informations sur le neuroblastome.Ces informations sont destinées aux parents d’enfantsmalades et à leur entourage. Il tente d'expliquer, avec desmots que nous avons souhaités simples et clairs, ce que lesmédecins savent actuellement du neuroblastome, de sondiagnostic et de ses traitements.Pour les enfants de moins de 6 ans atteints de neuroblastome,une bande dessinée intitulée “Raconte-moi le neuroblastome”a été réalisée. Cette bande dessinée pourra êtrelue par leur médecin ou leur parents.Le guide “Comprendre le neuroblastome” a pour objectifd’aider les parents d’enfants atteints de neuroblastome àmieux comprendre cette maladie. Il doit leur permettre demieux suivre les différentes étapes du diagnostic, des traitementset de la surveillance de leur enfant. Comprendre peutaider à mieux vivre la maladie, les hospitalisations et lestraitements qui vont être proposés.Sans remplacer les relations individuelles et personnellesétablies avec le médecin, ce guide est là pour aider lesparents à communiquer plus facilement avec lui. Un desobjectifs est de les aider à mieux poser leurs questions. Eneffet, il est parfois difficile de formuler ce que l’on souhaitedire. Ce guide peut permettre de retenir plus facilementles explications du médecin, ainsi que celles de l’équipemédicale. Le médecin ne sait pas toujours quelles sont lesattentes des parents, leurs questions, leurs difficultés ouleurs inquiétudes. Il ne faut pas que les parents hésitent àposer toutes les questions qui les préoccupent. Le médecinfera son possible pour leur répondre et pourra les orientervers d’autres personnes si nécessaire.Ces informations peuvent également être consultées àdomicile, ce qui permet d’en discuter avec des membres dela famille ou de l’entourage. Chaque chapitre de ce guide selit indépendamment. Il peut être consulté en fonction despréoccupations et des différents moments de la maladie del’enfant.Un glossaire, situé à la fin du document explique levocabulaire médical souvent utilisé par l’équipe soignante.Les mots qui se trouvent dans le glossaire sont accompagnésd’un astérisque dans le texte.Ce guide est issu du projet SOR SAVOIR PATIENT(Standards, Options et Recommandations pour le Savoirdes Patients), projet mené par la Fédération Nationale desCentres de Lutte Contre le Cancer (FNCLCC) et les20 Centres de Lutte Contre le Cancer, en collaboration avecla Ligue Nationale Contre le Cancer. Ce projet s’intègredans une démarche d’amélioration de la qualité des soinsdes enfants atteints de cancer.Les informations médicales de ce guide sont extraitesd’un document scientifique élaboré par des experts spécialistesdu neuroblastome, de la SFOP (Société Françaised’Oncologie Pédiatrique) : les Standards, Options etRecommandations (appelés SOR). Ces SOR, destinés auxspécialistes, résument les résultats des recherches publiéesdans les revues scientifiques dans le domaine du cancer.Les SOR, écrits pour des médecins, sont disponibles, soitsous forme d’un livret auprès de l’éditeur, soit surle site Internet de la FNCLCC (101, rue de Tolbiac 75013PARIS - Tél : 01 44 23 04 04 - www.fnclcc.fr).Le guide "Comprendre le neuroblastome" est une versionadaptée de ces SOR médicaux. Il s’agit d’une "traduction"en langage non scientifique, réalisée par une équipepluri-disciplinaire (cf. membres du groupe de travail). Ceguide a été ensuite adapté en fonction des besoins expriméspar des parents d’enfants malades. L’ensemble des informationsmédicales présentées dans ce guide a été validépar des médecins spécialistes du neuroblastome (cf. listedes relecteurs).34Membres du groupe de travailC. Bergeron, Centre Léon Bérard, Lyon (oncocologue pédiatre, coordonnateurdu groupe de travail) ; J. Carretier, FNCLCC, Paris (chargé de missionen santé) ; V. Delavigne, Université de Rouen, Mont Saint Aignan (linguiste) ;F. Demma, Lyon (infirmière) ; E. Esteves, FNCLCC, Paris (secrétaire) ;B. Fervers, FNCLCC, Paris (oncologue médicale, coordinatrice des SOR) ;L. Leichtnam, FNCLCC, Paris (chargée de mission en santé) ; T. Philip,Centre Léon Bérard, Lyon (Pédiatre, Président de la FNCLCC et Directeur desSOR) ; M. Véron, FNCLCC, Paris (cadre infirmier).RelecteursC. Carrie, Centre Léon Bérard, Lyon ; V. Combaret, Centre Léon Bérard, Lyon ;O. Hartmann, Institut Gustave Roussy, Villejuif ; H. Rubie, Hôpital desEnfants, Toulouse ; P. Thiesse, Centre Léon Bérard, Lyon ; membres du bureaude la SFOP.Membres du comité d’organisation des SORA. Bataillard, FNCLCC, Paris (médecin généraliste, méthodologiste) ;P. Bey, Centre Alexis Vautrin, Vandoeuvre-les-Nancy (radiothérapeute, membredu Bureau exécutif) ; M.P. Blanc-Vincent, FNCLCC, Paris (pharmacien,responsable méthodologiste) ; J. Carretier, FNCLCC, Paris (chargé demission en santé, méthodologiste) ; S. Debuiche, FNCLCC, Paris (chargée de lagestion administrative et logistique) ; V. Delavigne ; Université de Rouen, MontSaint Aignan (linguiste) ; F. Farsi, Centre Léon Berard, Lyon (médecin de SantéPublique, méthodologiste associée) ; B. Fervers, FNCLCC, Paris (oncologuemédicale, coordinatrice des SOR) ; G. Gory-Delabaere, FNCLCC, Paris(pharmacien, méthodologiste) ; S. Guillo, FNCLCC, Paris (documentaliste) ;H. Hoarau, Institut Bergonié (anthropologue) ; L. Leichtnam, FNCLCC, Paris(chargée de mission en santé, méthodologiste) ; E. Luporsi, Centre Alexis Vautrin,Vandoeuvre-les-Nancy (oncologue médicale, méthodologiste associée) ; T. Philip,Centre Léon Bérard, Lyon (pédiatre, directeur des SOR, membre du Bureauexécutif) ; J.L. Renaud-Salis, Institut Bergonié, Bordeaux (chirurgien, expertassocié) ; S. Theobald, Centre Paul Strauss, Strasbourg (médecin de SantéPublique, méthodologiste associé) ; M. Véron, FNCLCC, Paris (cadre infirmier).Le Neuroblastome1.1 Qu’est-ce que le neuroblastome ?Le neuroblastome est un cancer*. Il est découvert le plussouvent chez l’enfant avant l’âge de 6 ans.1.2 Qu’est-ce qu’un cancer ?Le cancer est une maladie de la cellule*. La cellule est l’unitéde base de la vie. Il existe dans le corps plus de deux centstypes de cellules différentes (cellule musculaire, cellule de lapeau, cellule du sang, cellule des os, cellule nerveuse, etc.).Chacune a un rôle précis. C’est grâce à la reproductiondes cellules normales que le corps humain peut grandirjusqu’à l’âge adulte, que les cellules mortes sontremplacées et que les blessures guérissent. Cette multiplicationest alors normale et indispensable à la vie. Unecellule cancéreuse provient d’une cellule normale qui asubi d’importantes modifications. Ces modificationssont progressives : il faut une accumulation de plusieursmodifications avant qu’une cellule devienne cancéreuse.Les cellules cancéreuses se multiplient de manièredésordonnée au point de former une masse. Cettemasse est appelée "tumeur*". Les cellules cancéreusespeuvent également envahir et détruire les tissus sainsavoisinants et empêcher leur fonctionnement normal.Il arrive que les cellules cancéreuses se détachent dela tumeur originale (dite "tumeur primitive") et sepropagent par les vaisseaux sanguins ou lymphatiquesvers d’autres parties du corps et y former une autretumeur, dite "tumeur secondaire" ou métastase*. Lescellules de neuroblastome peuvent s’installer notammentdans les os ou dans la moelle osseuse*. On parle alors deneuroblastome métastatique ou disséminé.1.3 Le neuroblastome est-il un cancer fréquent ?Le neuroblastome est un cancer rare : 130 à 150 cas sontdiagnostiqués chaque année en France.51Chez les enfants de moins de 6 ans, le neuroblastome restenéanmoins le cancer le plus fréquent. Il est bien connu des centresspécialisés dans la prise en charge des cancers de l’enfant.1.4 D’où vient le neuroblastome ?L’enfant se développe à partir d’une seule cellule (qui est laréunion d’un spermatozoïde et d’un ovule). Cette cellule vase diviser pour en donner deux, puis quatre, puis huit, etc.A force de se diviser et de se spécialiser, ces cellules vontformer un organisme constitué de milliards de cellules. Descellules vont s’assembler et composeront des tissus*.Certains de ces tissus formeront des organes comme les os,le coeur, les poumons, les muscles, la peau ; d’autres encoreconstitueront ce qu’on appelle le système nerveux (le cerveau,la moelle épinière* et les nerfs). Une partie du système nerveuxdirige certaines fonctions automatiques. On parle du systèmenerveux autonome*.Ce système nerveux autonome estcomposé en partie d’un systèmenerveux appelé "sympathique". Sansque l’on sache encore très bienpourquoi, il arrive qu’une cellule dusystème nerveux sympathique devienneanormale : elle se divise alors sansaucun contrôle et finit par former unetumeur appelée neuroblastome. Il estimportant de comprendre que le neuroblastomen’est pas une maladie uniqueavec une cause unique et un traitementunique. Il y a plusieurs formes de neuroblastomesqui ont chacune leurs traitementsspécifiques. Le schéma ci-contremontre la localisation du système nerveuxsympathique. Les neuroblastomese développent au niveau de ce systèmenerveux. C’est la raison pour laquelle lesneuroblastomes se trouvent le plussouvent au niveau du ventre (sur uneglande* située au-dessus du rein : laglande surrénale, ou de chaque côté dela colonne vertébrale). Parfois, ilsapparaissent au niveau du thorax* et,plus rarement, au niveau du cou.Les cellulesde neuroblastome30 % au niveau du thorax50 % au niveau du ventre10 % au niveau du pelvisSYSTÈME NERVEUX SYMPATIQUELOCALISATIONS DES NEUROBLASTOMES6GANGLIONNERVEUXSYMPATHIQUEREINGLANDESURRÉNALE10 % au niveau du cou1.5 Quelles sont les causes du neuroblastome ?On ne connaît pas actuellement les facteurs à l’origine dudéveloppement d’un neuroblastome.Aucun facteur ne semble lié à l’environnement (boisson,alimentation, pollution, tabac) ou à la manière dont viventla famille et l’enfant. Il n’y a pas non plus de causeinfectieuse. Le neuroblastome n’est pas contagieux. Il neprésente pas de facteur héréditaire puisque les familles danslesquelles on retrouve plus d’un cas de neuroblastome sontextrêmement rares.En revanche, nous savons qu’un neuroblastome présentedes anomalies dans le centre de la cellule (appelé "noyau"de la cellule).Ce noyau contient des petits bâtonnets que l’onappelle les chromosomes*. Dans toutes les cellulesde l’homme, on retrouve toujours le mêmenombre de chromosomes : 46. Chacun porte unnuméro. Ces chromosomes sont très importants :chacun contient un très grand nombre de gènes*qui servent à faire fonctionner normalement lacellule. Il arrive que les chromosomes présententdes anomalies qui atteignent certains gènes. Leprogramme de fonctionnement est alors déréglé et la celluleva se comporter de façon anormale.Dans le noyau d’une cellule d’un neuroblastome, il arrivequ’il y ait beaucoup trop de chromosomes. Parfois il peutmanquer un petit bout du chromosome 1. Parfois, il existeun bout en plus sur le chromosome 17. Parfois encore, onretrouve un gène qui se trouve sur le chromosome 2 copié àplusieurs exemplaires et que l’on appelle gène MYCN*. Maisnous ne connaissons pas encore lesraisons pour lesquelles ces anomaliesgénétiques apparaissent.Le bout en plus du chromosome 17,le bout en moins du chromosome 1 etles copies du gène MYCN sur le chromosome2 favorisent la multiplication descellules de neuroblastome.46 chromosomesGène MYCN amplifiéau niveau du noyau7Le Diagnostic8Cette partie du document doit vous permettre de repérer les étapesnécessaires au diagnostic* du neuroblastome et de mieux comprendreles différents examens et consultations que le médecin peut proposer.Le diagnostic est la démarche qui permet de reconnaître la maladiedont votre enfant souffre, de savoir si c’est un cancer ou non. Si c’estun cancer, le médecin doit déterminer de quel type de cancer il s’agit,quelle en est la gravité. Le médecin a donc besoin d'informationscomplètes avant de proposer un traitement.Le diagnostic permet d’identifier la maladie à l’origine dessignes* ou des symptômes* que présente l’enfant. Toutefois,les signes et les symptômes qui amènent les parents àconsulter leur médecin ne sont pas toujours particuliers auneuroblastome et peuvent faire penser à d’autres maladies.En effet, il s’agit généralement de maux de ventre, dedouleurs dans les jambes ou au niveau des articulations, defatigue ou de fièvre. Parfois, la présence d’un hématomeapparu autour des deux yeux oriente le médecin versun diagnostic de neuroblastome. Dès que l’on suspectefortement un neuroblastome, votre enfant est confié à uneéquipe spécialisée qui va procéder à un bilan*.Le délai entre la découverte de quelque chose d'anormal etle début d'un traitement peut sembler très long. Ce délai estindispensable afin de réaliser un ensemble d’examens. Lesinformations obtenues vont permettre d’établir undiagnostic exact et précis. Celui-ci permet d’élaborer ensuiteun programme, c'est-à-dire de proposer le meilleur traitementadapté à l’enfant ainsi qu’à sa maladie et la meilleurefaçon de le réaliser.2.1 Le bilan : quels sont les examens pratiquéspour établir un diagnostic ?2.1.1 L’EXAMEN CLINIQUELe médecin interroge les parents sur la santé de l’enfantComment savoir si c’est un neuroblastome ? 2depuis sa naissance (maladies, accidents, etc.), ce qu’onappelle les antécédents.Le médecin interroge les parents et l’enfant pour connaîtrel’histoire de la maladie, leur demande la façon dont lessignes* et les symptômes* sont apparus.Ensuite, le médecin examine l’enfant afin de rechercherd’éventuels signes anormaux : boule, hématome, endroitdouloureux, difficulté à bouger les membres, etc.L’examen clinique permet de voir quels sont les autresexamens à réaliser.Généralement, le bilan comprend : •des examens par prélèvements* (sang, urines), •différents examens radiologiques* qui ont pour but debien situer la tumeur, ses limites et sa taille (scintigraphie*,échographie* et/ou scanner* et/ou IRM*), •des examens au microscope que l’on appelle examensanatomo-pathologiques* : un fragment de la tumeur* et unpeu de moelle des os* sont observés au microscope. Cesont ces examens qui permettent de découvrir exactementde quel type de tumeur il s’agit.2.1.2 LES EXAMENS RADIOLOGIQUESLes examens radiologiques et scintigraphiques ont pourbut de localiser la tumeur et de vérifier si elle s’est propagéeà d’autres parties du corps.Les examens radiologiques et scintigraphiques montrentdes images de l’intérieur du corps. Ces examens sontimportants car grâce aux images obtenues, il est possible delocaliser exactement la tumeur et de déterminer si elle gêneles organes et/ou les vaisseaux sanguins qui sont à proximité.Ces examens permettent également de savoir si la tumeurpeut être enlevée totalement par chirurgie. Si ce n’est pas lecas, les images montrent où il est possible d’effectuer unprélèvement sur la tumeur afin de l’identifier.Certains examens peuvent être faits rapidement, comme : •une échographie de l’abdomen, •une radiographie* des poumons.910D’autres examens nécessitent plus de préparation del’enfant. Ils demandent plus de temps.C’est le cas du : •scanner ou de l’IRM, •de la scintigraphie.Chez l’enfant de moins d’un an, une radiographie dusquelette entier peut être demandée.2.1.2.1 L’échographieL’échographie est un examen réalisé avec une sonde (sorte degros crayon) reliée à un écran de télévision et à un ordinateur.Cette sonde envoie des ultrasons qui permettent de regarderl’intérieur du corps à travers la peau. Cet examen est identiqueà celui qui permet de voir l’enfant dans le ventre de la mère lorsd’une grossesse. Ces ultrasons sont arrêtés par l’air ou par lesos. L’échographie ne permet donc pas de tout voir.L’enfant est allongé sur un lit. Le médecin radiologue passeun produit sur la partie du corps de l’enfant à examiner. Ceproduit est un gel qui permet à la sonde de mieux glisser surla peau et de faciliter l’observation.Cet examen n’est pas douloureux. Il nécessite souvent que l’enfantsoit à jeun. Sa durée est d’environ quinze minutes.2.1.2.2 Le scannerLe scanner est un gros anneau relié à un ordinateurqui permet d’examiner avec précisioncertaines parties du corps de l’enfant grâce àdes rayons X : le thorax, le ventre ou le crânepar exemple.L’enfant est installé sur un lit mobile qui sedéplace lentement à l’intérieur de l’anneau. Lemanipulateur est placé derrière une vitreet explique à l’enfant ce qui se passe. Uneinjection est faite au cours de l’examen.Elle permet de mieux voir les vaisseaux sanguins. Au fur et àmesure que le lit de l’enfant passe dans l’anneau, des photossont prises : elles apparaissent petit à petit sur l’écran.Cet examen nécessite une piqûre mais n’est pas douloureux par la suite.ScannerScintigraphieou mIBGL’enfant doit être à jeun. Sa durée est d’environ unedemi-heure.2.1.2.3 La scintigraphieLa scintigraphie permet de voir oùs’accumule un produit radioactif. Pour leneuroblastome, le produit est la mIBG.L’enfant est allongé sur un lit. Le produit lui est injecté parpiqûre la veille de l’examen. Grâce à une caméra spéciale(gamma caméra), l’appareil qui se déplace autour de l’enfantobtient des images des zones où le produit s’est accumulé.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie de quinze minutes à une heure, parfois plus. Ilfaut pouvoir rester immobile.2.1.2.4 L’IRM (Imagerie par Résonance Magnétique)L’appareil qui permet de réaliser une IRM est une sortede tunnel relié à un ordinateur. L’IRM utilise un champmagnétique. Elle permet d’observer avec précision le crâne, lethorax ou l’abdomen. Un manipulateur installe l’enfant surun lit mobile. Il lui place sur la tête une sorte de casque decosmonaute qui enregistre le signal émis par le corps. Le litva se positionner lentement à l’intérieur du tunnel. Pendanttout l’examen, il est recommandé de ne pas bouger car lesimages seraient très floues. Comme pour le scanner, ilne faut pas s’impatienter : l’ordinateur met du temps àafficher les images qui ont été prises. La machine faitdu bruit comme un marteau piqueur, mais l’enfant peutécouter de la musique avec un casque.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie entre une demi-heure et trois quarts d’heure.L’enfant doit rester immobile. Pour cela, un médicament donnéavant l’examen permet de le calmer.2.1.3 LES EXAMENS PAR PRÉLÈVEMENTS (URINES, SANG)2.1.3.1 L’examen des urinesLes catécholamines sont des substances que l’on trouvenormalement à des taux très faibles dans l’organisme.1112Dans la majorité des neuroblastomes, la production de cescatécholamines augmente fortement. Elles sont éliminéespar les urines de l’enfant. L’analyse des urines permet doncde déterminer si le taux de catécholamines est trop élevé. Sic’est le cas, on peut fortement soupçonner que la tumeurest un neuroblastome. Trois types de catécholamines sontdosés : l’acide homovanilique (HVA), l’acide vanylmandilique(VMA) et la Dopamine. L’analyse de cessubstances dans les urines nécessite de recueillir les urinesde l’enfant durant vingt-quatre heures.2.1.3.2 L’examen de sangLes prises de sang permettent seulement de juger de lafaçon dont les organes de l’enfant fonctionnent (le foie etle rein en particulier). Rien dans le sang ne permet dediagnostiquer un neuroblastome.2.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique.L’examen anatomo-cyto-pathologique* est indispensable carc’est le seul qui garantit le diagnostic, autrement dit, quipermet d’identifier la tumeur avec exactitude.Qu’est-ce qui est nécessaire à cet examen ?En vue de l’examen, un échantillon de la tumeur* est prélevépar le radiologue ou par le chirurgien. Ce prélèvement se faithabituellement sous anesthésie générale* (l’enfant estcomplètement endormi).On procède en même temps à des prélèvements dans lamoelle osseuse (organe qui fabrique le sang). Ce sont desbiopsies ostéo-médullaires* et des myélogrammes*. Les expertsinternationaux se sont mis d’accord pour effectuer auminimum deux biopsies ostéo-médullaires et quatremyélogrammes.Que fait le médecin chargé des examens anatomo-pathologiques ?L’examen anatomo-pathologique, souvent abrégé en "anapath",consiste à analyser au microscope un échantillon de la tumeur.L’addition de certains produits colore les cellules* cancéreusesqui sont ainsi repérables au microscope.Cet examen est effectué par un médecin anatomo-pathologiste.Le médecin anatomo-pathologiste confie deséchantillons au biologiste pour étudier les anomaliesde l’ADN (constituant essentiel deschromosomes* de la cellule) des cellules cancéreuses.Il examine notamment les anomalies dugène MYCN*. Cela permet de savoir comments’attaquer aux cellules et de choisir ainsi aumieux le traitement.Le médecin anatomo-pathologiste examine également lesdeux biopsies osseuses et les quatre myélogrammes. Cesexamens permettent de savoir si des cellules cancéreuses setrouvent dans la moelle osseuse. Il faut savoir qu’on ne traitejamais un enfant lorsqu’on ne fait que soupçonner unneuroblastome, sauf certaines urgences. Un traitement nedébute que lorsque le diagnostic de neuroblastome estconfirmé par l’examen anatomo-pathologique et que lebilan complet a montré si cette tumeur était localisée ou sides métastases* existaient.Ces examens font partie des méthodes reconnues parl’ensemble des experts. Ce sont des standards*.2.2 Les différents types de neuroblastomeLes travaux de recherche permettent actuellement dedistinguer trois neuroblastomes différents : •une maladie qui peut guérir toute seule ou avec untraitement très léger, •une maladie souvent guérissable avec un traitement adapté, •une troisième maladie très agressive plus difficile à guériret qui nécessite un traitement beaucoup plus fort.L'âge de l'enfant lors du diagnostic (soit inférieur à un an,soit égal ou supérieur à un an), le caractère localisé ou13Examende la tumeurau microscope14disséminé et les anomalies du gène MYCN, suffisent actuellementpour choisir le traitement le plus adapté en fonctiondu neuroblastome.2.2.1 COMMENT SONT CLASSÉS LES NEUROBLASTOMES ?Différentes classifications des neuroblastomes ont étéétablies, variables selon les pays. Ces classifications ontpour but de distinguer les différents types de neuroblastomes,afin d’adapter le traitement. En 1993, des spécialistes européenset américains ont décidé de proposer une classificationinternationale qui doit permettre de comparer lesrésultats des différents traitements. Cette classificationporte le nom d’International Neuroblastoma StagingSystem (INSS*). La classification TNM renseigne sur la taillede la tumeur (T), le nombre de ganglions* atteints (N : enanglais ganglion se dit "Node") et enfin, sur la présence ounon de métastases* (M). Les classifications TNM et l'INSSsont les deux classifications utilisées en Europe.Quelle que soit la classification employée, l’important est desavoir si la tumeur est métastatique (disséminée) ou non :•si les cellules sont restées à l’intérieur de la tumeur primitiveet ne sont pas allées vers d’autres organes ou d’autresrégions du corps, on parle de neuroblastome localisé ;•si certaines cellules ont quitté la tumeur, on parle deneuroblastome disséminé.Les neuroblastomes disséminés ou métastatiques correspondentaux neuroblastomes dont certaines cellules ont quitté latumeur. Les cellules ont envahi d’autres organes ou régionsdu corps notamment la moelle osseuse* et les os. C’est le caspour cinq enfants sur dix lorsque le neuroblastome estdécouvert après l’âge d’un an. Cette dissémination n’estpas due à un retard de diagnostic, mais aux caractéristiquesspécifiques de certains neuroblastomes.15EN RÉSUMÉLe neuroblastome est un cancer de l’enfant qui sedéveloppe généralement avant 6 ans.C’est un cancer qui doit être pris en charge dans descentres spécialisés dans les traitements des cancers del’enfant. Dès lors que l’on soupçonne un neuroblastome,des examens doivent être réalisés. Ce sont : •une analyse des urines, •des examens radiologiques (échographie abdominale,scanner, scintigraphie ou IRM), •un examen de la tumeur et de la moelle osseuse, •un examen du noyau des cellules pour étudier sesanomalies et le gène MYCN en particulier.On peut alors identifier le type de neuroblastome etadapter le traitement.16Différents traitements sont possibles pour soignerun enfant qui présente un neuroblastome. Chacun de cestraitements est bien connu par les centres spécialisésdes cancers de l’enfant. Afin de déterminer le traitementadapté, efficace et présentant le moins de risques pourl’enfant, plusieurs spécialistes (médecin radiologue,chirurgien, radiothérapeute, pédiatre cancérologue)se concertent. La décision est donc multidisciplinaire.La coordination entre chacun est essentielle pour assurer àl’enfant les meilleures chances de guérison. C’est le pédiatrecancérologue qui organise cette coordination.3.1 Quels sont les différents traitements possibles ?Il n’existe pas de traitement universel. Les traitements sontproposés dans le cadre de la recherche scientifique. C’est laseule voie connue pour soigner au mieux les enfants. Lesétudes scientifiques ont déterminé les meilleurs traitementspour chaque type de neuroblastome en fonction de l’âgede l’enfant. Les protocoles, qui décrivent de façon préciseles conditions et le déroulement du traitement, sontnationaux et parfois internationaux.On distingue deux types de traitements possibles :•les traitements loco-régionaux : la tumeur* est enlevée oudétruite directement à l’endroit où elle se trouve. Les traitementsloco-régionaux sont la chirurgie et la radiothérapie* ;•les traitements généraux. Ce sont des traitements quiagissent dans tout l’organisme de l’enfant, à la fois surla tumeur et là où peuvent se trouver les métastases*. C’estle cas de la chimiothérapie*.Traitements Quels sont les moyens pour lutter contreun neuroblastome ?33.1.1 LA CHIRURGIELa chirurgie est une arme importante pour le traitement duneuroblastome. Le but de ce traitement local est d’enleverla tumeur. La chirurgie devra être la plus complète possible,c’est-à-dire ôter dans la mesure du possible la totalité de latumeur, sans prendre de risques vitaux pour l’enfant.Les différentes images radiologiques (scanner ou IRM*)obtenues lors du bilan diagnostique* permettent d’évaluer lesrisques de la chirurgie.3.1.2 LA RADIOTHÉRAPIEComme la chirurgie, la radiothérapie* est un traitement locorégionaldu cancer : elle permet d’éliminer directementla tumeur à l’endroit où elle se trouve. Cette techniqueconsiste à utiliser des rayons* (appelés rayons X ou photons)qui vont atteindre la tumeur, abîmer lescellules cancéreuses et les rendre incapablesde se diviser. Si les cellules ne peuvent plus sediviser, elles disparaîtront.La radiothérapie est utilisée depuis longtempspour traiter les cancers. Dans le cas précisdu neuroblastome, les études scientifiquesinternationales ont montré l’efficacité de cetraitement. La décision de faire ou nonune radiothérapie dépend du type et du stade de neuroblastomeainsi que de l'âge de l’enfant. La radiothérapieentraîne chez le petit enfant des troubles de croissance etcette complication joue un rôle dans le choix du traitement.3.1.3 LA CHIMIOTHÉRAPIELa chimiothérapie consiste à traiter le cancer* par desproduits chimiques : les médicaments. Ces médicamentssont appelés médicaments anti-tumoraux (contre latumeur) ou anticancéreux (contre le cancer). Cesmédicaments agissent par voie générale, c'est-à-dire qu’ilsont un effet à la fois sur la tumeur et dans l'ensemble ducorps. Ces médicaments sont introduits dans des veines parl’intermédiaire d’un tuyau appelé cathéter* ou chambreimplantable selon sa forme. Le but de ces médicaments estde détruire les cellules cancéreuses quel que soit l’endroitoù elles se trouvent, et d’empêcher leur division, ce qui vaprovoquer leur disparition.17Séancede radiothérapie18Les médicaments de chimiothérapie sont nombreux.L’action d’un médicament utilisé seul peut ne pas êtresuffisante. C’est pourquoi ils sont associés entre eux : celapermet d’augmenter leur efficacité. Les combinaisonsde plusieurs médicaments de chimiothérapiecomposent ce qu’on appelle des protocolesde chimio-thérapie. Ces protocoles de chimiothérapiesont particuliers à chaque cancer. Ilssont établis en fonction de leur efficacité sur lecancer et de leurs effets toxiques sur l’organisme(ils peuvent en effet provoquer des effetssecondaires* ou des séquelles*). Les doses de cesmédicaments sont ensuite calculées en fonctiondu poids de l’enfant et de sa taille.Le neuroblastome est une tumeur "chimiosensible",c’est-à-dire que les chimiothérapiespeuvent la faire diminuer de volume.Les principaux médicaments utilisés sont : •le cyclophosphamide ; •la doxorubicine (produit rouge) ; •l’étoposide ; •les sels de platine ; •la vincristine.Si la chimiothérapie est toxique pour la tumeur, elle entraînedes effets secondaires tels que des nausées et vomissements,une alopécie (perte de cheveux temporaire), uneaplasie* et parfois, en fonction des médicaments et dosesadministrés, une stérilité définitive.3.2 Selon quels critères choisit-on les différentstraitements ?Différents traitements sont possibles pour soigner unenfant atteint d’un neuroblastome. Le choix de cestraitements dépend : •de l’âge de l’enfant (moins ou plus d’un an) ; •du stade de neuroblastome (localisé ou disséminé) ; •des anomalies de la cellule du neuroblastome (copies dugène MYCN* ou non).32141. Chambre2. Pansementpost-opératoire3. Cathétersous-cutané4. CathéterintraveineuxChambreimplantableet cathéterCe neuroblastome disséminé du jeune enfant est appelé 4 S,“S” comme spécial, à cause de sa présentation particulière.Cette forme particulière de neuroblastome disséminéatteint le plus souvent les enfants de moins de 6 mois. C’estle foie qui est le plus fréquemment touché par les métastasesdu neuroblastome. Il existe deux situations différentesen fonction des signes et des symptômes que présente l’enfant: •Soit l’enfant a des symptômes ou des signes graves (trèsgros ventre, gêne pour respirer, etc…) : cette forme deneuroblastome est une forme dite “bruyante”. Il convientalors de proposer rapidement un traitement par chimiothérapie*tout en adaptant les doses au poids de l’enfant.Une légère radiothérapie sur le foie est parfois nécessaire ;•Soit il n’y a pas de symptôme ou de signe grave : c’est laforme “calme”. Ces enfants sont alors à surveiller trèsattentivement. En effet, il arrive que le neuroblastomedisparaisse spontanément sans avoir besoin de procéderau moindre traitement. Parfois, cette forme “calme”peut devenir “bruyante” et nécessite alors un traitement.Dans tous les cas, ces enfants doivent être surveillés et traitésdans un service de cancérologie pédiatrique. Il est préférabled’effectuer une chirurgie sur la première tumeur(la tumeur primitive) quand les métastases ont diminué.3.3 Est-il possible de dépister un neuroblastome ?Le dépistage consiste à pratiquer des examens dans le butde rechercher une maladie (un cancer par exemple) à unstade très précoce. Dans le cas du neuroblastome, le faitque l’on puisse trouver des catécholamines (HVA,VMA) dans les urines de l’enfant est un moyen de dépistagepossible.1920RÉSUMÉTrois moyens sont disponibles pour lutter contre le neuroblastome: • la chirurgie, • la radiothérapie, • la chimiothérapie.Le choix de ces traitements dépend : • de l’âge de l’enfant (avant ou après l’âge d’un an), • du stade du neuroblastome (localisé ou disséminé), • de la biologie du neuroblastome (copiesdu MYCN ou non).Dans le cas du neuroblastome 4S, l’état clinique de votreenfant guidera la mise en route du traitement en une simplesurveillance au départ. Cette surveillance est faite par l’équipequi vous a pris en charge. La chimiothérapie et la chirurgiesont les “armes” utilisées pour le traitement s’il est nécessaire.La radiothérapie peut parfois compléter le traitementen cas de nécessité.Un dépistage systématique a été effectué dans le cadre trèsparticulier de la recherche médicale. Ainsi, des spécialistesont réalisé des études au Japon, en France à Lyon et auCanada. Ces études n’ont pas permis de montrer un avantageau dépistage systématique. En effet, ce dépistage n’adécouvert que des neuroblastomes qui guérissent toutseuls, sans qu’aucun traitement soit nécessaire. Il n’a paspermis de diminuer pour autant le nombre de neuroblastomespour lesquels un traitement est indispensable.Une conférence de consensus à Lyon, en 1998, a réuni lesexperts internationaux du neuroblastome. Le jury de cetteconférence a conclu que le dépistage du neuroblastomeavant l’âge de 6 mois ne présente pas d’avantage.21En cancérologie vous entendez parler de rémission complètequi correspond à une étape indispensable sur le chemin dela guérison. Ceci signifie que les examens à notre dispositionactuellement ne permettent plus de déceler la maladie.En effet, nous ne pouvons pas savoir s’il reste des cellulescancéreuses (au niveau microscopique). C’est pour celaqu’une surveillance attentive de l’enfant est effectuée.Les chiffres qui sont donnés ci-dessous proviennent d’étudesscientifiques réalisées sur beaucoup d’enfants atteints parun neuroblastome. Il ne s’agit que de chiffres indicatifs.Dans le cas particulier du neuroblastome 4S, on guéritentre 75 % et 85 % des enfants.Les résultats Quelles sont les chances de guérison ? 422La surveillance a pour but de : •déceler le plus tôt possible une éventuelle rechute* afin dereprendre rapidement un traitement destiné à guérirl’enfant ; •rechercher d’éventuelles complications liées aux traitementsqui ont été effectués.La surveillance Les traitements sont terminés, que faut-il faire ? 523Glossaire Ce glossaire concerne spécifiquement l’explication des termes en rapportavec le présent document "Comprendre le neuroblastome".Un dictionnaire plus complet sur l’ensemble des cancers figure dans le livre"Les cancers de A à Z". Ce dictionnaire est disponible sur le site internet dela Fédération Nationale des Centres de Lutte Contre le Cancer(www.fnclcc.fr) et également chez l’éditeur à l’adresse suivante : EditionsFRISON-ROCHE - 18, rue Dauphine - 75006 Paris - Tél. 01.40.46.94.91.* : voir ce motAAnatomo-cyto-pathologie : examen au microscope de cellules* (cytologie) ou detissus* (histologie) de l’organisme.La cytologie* et l'histologie* sont les deux techniques de l'examen anatomo-cytopathologique.L’histologie établit de façon sûre le diagnostic* de cancer. De plus,cet examen permet de déterminer le type de cancer dont il s’agit.Anatomo-pathologiste : médecin spécialiste qui examine des cellules et destissus au microscope.Anesthésie : acte qui consiste à endormir et rendre insensible le patient(anesthésie générale) ou une partie du corps (anesthésie locale ou partielle)pendant une intervention chirurgicale.Aplasie : très forte diminution des globules blancs, accompagnée d’une baissedes autres éléments du sang (globules rouges et plaquettes). C’est un effetsecondaire, temporaire, de certains médicaments de chimiothérapie*.BBilan : un bilan évalue l’état de santé d’une personne. Au terme de ce bilan,le médecin dispose de renseignements qui lui permettent de proposer untraitement adapté à la situation.Le bilan diagnostique a pour but de déterminer s'il s'agit bien d'un cancer etd'identifier le type de cancer. Le bilan d'extension recherche l’étendue du canceret la présence ou non de métastases* dans d'autres organes.Biopsie ostéo-médullaire : prélèvement de la moelle des os qui est analysé aumicroscope. Ce prélèvement est réalisé par un médecin et se fait sous anesthésie*générale.624CCancer/Tumeur maligne : cellules anormales qui se multiplient de façonincontrôlée. Elles finissent par former une masse qu’on appelle tumeur maligne.Cathéter : tuyau souple et fin introduit dans une veine afin d’y injecter unproduit ou des médicaments, ou pour faire une prise de sang.Le cathéter améliore le confort de l’enfant qui n’a pas besoin de subir unepiqûre à chaque injection. Il diminue le risque d’abîmer les veines et facilite lesperfusions de chimiothérapie*.Cellule : élément visible au microscope dont est constitué tout organisme vivant.Plantes et animaux sont composés de cellules très différentes qui se multiplient,meurent et se renouvellent.Des cellules identiques assemblées entre elles forment un tissu*.Les cellules cancéreuses sont des cellules qui se sont modifiées et se multiplientde façon anormale. Voir cancer*.Chimiothérapie (Chimio) : traitement général du cancer* à l’aide de médicaments.Les médicaments anticancéreux visent à détruire les cellules* cancéreusesou à les empêcher de se multiplier, entraînant leur mort. Ces médicaments peuventêtre administrés par piqûres ou perfusions ou parfois sous forme de comprimés.Chromosome : les chromosomes sont de petits bâtonnets situés dans le noyaude la cellule, contenant l’ensemble des gènes.Cytaphérèse : technique qui permet de prélever dans le sang des cellules(cellules souches) qui pourront venir se loger dans la moelle osseuse* et refabriquerà nouveau du sang.DDiagnostic : c’est la démarche qui identifie la maladie à l'origine des signes* oudes symptômes* ressentis ou observés par le patient. Le diagnostic permet dereconnaître la maladie dont l’enfant souffre. Voir bilan*.EEchographie : technique d'examen qui montre des images d'une partie du corpsou de certains organes à l’aide d’ultrasons. Il s’agit d’un examen d'imagerie.Effet secondaire : les traitements ont pour but de soigner le cancer*. Parfois, ilsentraînent des conséquences désagréables pour le malade qu’on appelle deseffets secondaires. Il y a deux types d’effets secondaires : les effets secondairesimmédiats et les effets secondaires tardifs.Les effets secondaires immédiats sont des effets à court terme : nausées, pertede cheveux, etc. Temporaires, ils disparaissent généralement après la fin des traitements.Les effets secondaires tardifs sont des effets à long terme et peuvent persister25longtemps après l’arrêt des traitements, parfois jusqu’à la fin de la vie. Ils sontalors appelés séquelles.Si les effets secondaires sont fréquents, ils n’apparaissent pas de façon obligatoireni systématique. Ils dépendent des traitements reçus, des doses administrées, dutype de cancer* et de la façon dont chacun réagit aux traitements.Examen radiologique : examen qui permet d’obtenir des images d’une partie ducorps ou des organes. Il s’agit d’un examen d'imagerie. Il existe différents typesd’examens radiologiques : échographie*, scanner*, IRM*, scintigraphie*).GGanglion : les ganglions sont de petits renflements répartis le long des vaisseauxlymphatiques* et disposés dans certaines parties du corps.Les ganglions jouent un rôle essentiel dans la protection du corps contre lesinfections ou les cellules* cancéreuses. Ils sont soit superficiels (dans le cou,l’aisselle, l’aine), soit profonds (dans l’abdomen, le thorax). Ils mesurent normalementmoins d‘un centimètre de diamètre.Gène : petite partie d’un chromosome* comportant une information indispensableau fonctionnement de la cellule.IINSS (International Neuroblatoma Staging System) : classification internationalequi différencie les neuroblastomes par stade (1 à 4) selon le type de la tumeur etses caractéristiques (taille, opérabilité et dissémination vers d’autres organes).IRM (Imagerie par Résonance Magnétique) : technique d’examen qui montredes images d’une partie du corps ou des organes. Cette technique d’imagerierepose sur la différence de magnétisme des tissus.LLymphatique (système lymphatique) : le système lymphatique est composéd'un ensemble de ganglions* et de vaisseaux lymphatiques.Les ganglions jouent un rôle essentiel dans la protection de l’organisme contreles infections ou les cellules* cancéreuses.MMétastase : migration (on dit aussi dissémination ou propagation) de cellules*cancéreuses qui proviennent d'une tumeur primaire et qui se développent dansun autre organe. On parle aussi de maladie métastatique ou de localisationsecondaire du cancer.26Moelle osseuse : substance se trouvant à l’intérieur des os qui produit les différentescellules du sang (globules rouges qui transportent l’oxygène, globules blancs quidéfendent l’organisme contre les infections et plaquettes qui arrêtent les saignementset permettent la cicatrisation).NMYCN (Gène MYCN) : petite partie du chromosome* n°2. Ce gène a un rôle dansla division de la cellule. Quand il est copié en plusieurs exemplaires, la divisions’accélère.PPonction/Prélèvement : ce geste consiste à introduire une aiguille dans une partiedu corps afin de prélever du tissu*, des cellules*, du liquide ou du sang, enfonction du type d’analyses à réaliser.En cas de prélèvement de cellules, on parle de ponction cytologique ; en cas deprélèvement de tissu, on parle de biopsie*.Prélèvement : Voir ponction*.RRadiographie : technique d'examen qui permet d’obtenir des images d'unepartie du corps à l’aide de rayons X. Il s’agit d’un examen d'imagerie.Radiothérapie : traitement local du cancer* à l’aide d’un appareil qui émet desrayons. Ces rayons dirigés vers la tumeur vont la détruire.Ce traitement se fait dans un service spécialisé de radiothérapie. On parle ausside rayons.Rayons : voir radiothérapie*.Rechute/Récidive : réapparition des signes ou des symptômes* signalant laprésence du cancer. Cette réapparition peut survenir très tôt après lestraitements, mais aussi après une longue période de guérison apparente.Récidive : voir rechute*.Rémission : diminution, voire disparition des signes* ou des symptômes ducancer.SScanner : technique d’examen qui permet d’obtenir des images du corps encoupes, à l’aide de rayons X. Il s’agit d’un examen d’imagerie.27Scintigraphie : technique d’examen qui montre des images du squelette osseuxou de la tumeur. Cette technique d’imagerie utilise des produits faiblementradioactifs qui, une fois injectés, se fixent sur les tissus osseux.Séquelle : voir effet secondaire*.Signe/Symptôme : manifestation anormale observée par le patient ou par le médecin.Standard : un traitement est un standard lorsqu’il a été validé par des essaisthérapeutiques. Ces études ont montré que, pour une même situation, les bénéficesde ce traitement sont clairement supérieurs à ceux des autres traitements.Le traitement standard est proposé de façon systématique dans une situationdonnée. Il peut arriver que le médecin ne puisse pas appliquer le traitementstandard du fait de facteurs particuliers à l’enfant ou à sa maladie. Le médecinpropose alors un ou plusieurs traitements mieux adaptés à la situation.Sternum : os plat situé en avant de la cage thoracique.Système nerveux autonome : système nerveux qui dirige certaines fonctionsautomatiques du corps. Ce système nerveux est constitué de deux parties : lesystème parasympathique et le système sympathique. C’est dans lesystème nerveux sympathique que peut se développer un neuroblastome.TThorax : partie du corps dans laquelle se logent le coeur et les poumons, sousles côtes et le sternum*.Tissu : ensemble de cellules identiques qui ont une même fonction (tissumusculaire, tissu osseux par exemple).Tumeur : voir cancer*.Les SOR sont une oeuvre collective créée par la Fédération Nationale des Centres de Lutte Contre leCancer (FNCLCC), et protégée par les dispositions du Code de la Propriété Intellectuelle. LaFNCLCC est par conséquent titulaire du droit d’auteur sur cette oeuvre, et est donc notammentinvestie des droits patrimoniaux sur les SOR. La FNCLCC peut seule décider de l’existence et desmodalités de reproduction, publication, traduction ou diffusion des SOR.Les SOR sont un simple outil d’information et d’aide à la décision destiné aux professionnels de lasanté qui ne se substitue pas au jugement clinique du praticien. Il en est fait usage sans préjudicede l’indépendance professionnelle. A ce titre, la FNCLCC n’assume aucune responsabilité propre ence qui concerne les conséquences dommageables éventuelles pouvant résulter de l’exploitation desdonnées extraites du document, d’une erreur ou d’une imprécision dans le contenu desdocuments.Vous êtes autorisé(e) à utiliser des extraits des SOR pour votre usage personnel non commercial,sous réserve de la citation de la source originelle. Pour toute autre utilisation des SOR, et en particulierpour leur republication ou leur redistribution, sous quelque forme et par quelque moyen quece soit, vous devez obtenir l’autorisation expresse et préalable de la FNCLCC.Design et Impression : Happy Doc38 ter, rue de Verdun - 92150 SuresnesTél : 01 46 97 00 00382 392 470 R.C.S. Nanterre - Imprimé en France - Novembre 2000Photos : Centre Léon Bérard.DD OO CCHHAPPPPYYle neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2LE NEUROBLASTOME . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.1 Qu’est-ce que le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.2 Qu’est-ce qu’un cancer ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.3 Le neuroblastome est-il un cancer fréquent ? . . . . . . . . . . . . . . . . . . . . . . 51.4 D’où vient le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 61.5 Quelles sont les causes du neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . 6LE DIAGNOSTIC : comment savoir si c’est un neuroblastome ?. . . . . . . . . . . . . . . 82.1 Le bilan : quels sont les examens pratiqués pour établir un diagnostic ? 82.1.1 L’examen clinique . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82.1.2 Les examens radiologiques. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.1 L’échographie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.2 Le scanner . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.3 La scintigraphie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.4 L’IRM (Imagerie par Résonance Magnétique). . . . . . . . . . . . . . . . . . . . 112.1.3 Les examens par prélèvements (urines, sang) . . . . . . . . . . . . . . . . . . . . 112.1.3.1 L’examen des urines . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 112.1.3.2 L’examen de sang. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 122.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique . . . . . . . . . . . . . . . . . . . . . . . . . 122.2 Les différents types de neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . 132.2.1 Comment sont classés les neuroblastomes ? . . . . . . . . . . . . . . . . . . . . . . 13TRAITEMENTS : Quels sont les moyens pour lutter contre un neuroblastome ? . . 153.1 Quels sont les différents traitements possibles ?. . . . . . . . . . . . . . . . . . . 153.1.1 La chirurgie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.2 La radiothérapie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.3 La chimiothérapie. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.2 Selon quels critères choisit-on les différents traitements ?. . . . . . . . . . . 183.3 Est-il possible de dépister un neuroblastome ?. . . . . . . . . . . . . . . . . . . . 19LES RÉSULTATS : quelles sont les chances de guérison ? . . . . . . . . . . . . . . . . . . 21LA SURVEILLANCE : les traitements sont terminés, que faut-il faire ? . . . . . . . . 22GLOSSAIRE . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 23le neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2LE NEUROBLASTOME . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.1 Qu’est-ce que le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.2 Qu’est-ce qu’un cancer ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.3 Le neuroblastome est-il un cancer fréquent ? . . . . . . . . . . . . . . . . . . . . . . 51.4 D’où vient le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 61.5 Quelles sont les causes du neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . 6LE DIAGNOSTIC : comment savoir si c’est un neuroblastome ?. . . . . . . . . . . . . . . 82.1 Le bilan : quels sont les examens pratiqués pour établir un diagnostic ? 82.1.1 L’examen clinique . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82.1.2 Les examens radiologiques. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.1 L’échographie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.2 Le scanner . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.3 La scintigraphie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.4 L’IRM (Imagerie par Résonance Magnétique). . . . . . . . . . . . . . . . . . . . 112.1.3 Les examens par prélèvements (urines, sang) . . . . . . . . . . . . . . . . . . . . 112.1.3.1 L’examen des urines . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 112.1.3.2 L’examen de sang. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 122.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique . . . . . . . . . . . . . . . . . . . . . . . . . 122.2 Les différents types de neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . 132.2.1 Comment sont classés les neuroblastomes ? . . . . . . . . . . . . . . . . . . . . . . 13TRAITEMENTS : Quels sont les moyens pour lutter contre un neuroblastome ? . . 153.1 Quels sont les différents traitements possibles ?. . . . . . . . . . . . . . . . . . . 153.1.1 La chirurgie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.2 La radiothérapie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.3 La chimiothérapie. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.2 Selon quels critères choisit-on les différents traitements ?. . . . . . . . . . . 183.3 Est-il possible de dépister un neuroblastome ?. . . . . . . . . . . . . . . . . . . . 19LES RÉSULTATS : quelles sont les chances de guérison ? . . . . . . . . . . . . . . . . . . 21LA SURVEILLANCE : les traitements sont terminés, que faut-il faire ? . . . . . . . . 22GLOSSAIRE . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 23NEUROBLASTOME 4 SCopyright © FNCLCC 2000Fédération Nationale des Centres de Lutte Contre le Cancer(FNCLCC)101, rue de Tolbiac 75013 ParisTél : 01 44 23 04 62 - Fax : 01 44 23 04 17e-mail : fnclcc@fnclcc.fr - Internet : www.fnclcc.frLa Ligue Contre le CancerTél : 01 44 06 80 80 - Fax : 01 45 86 56 78Internet : www.ligue-cancer.asso.frGuide à l’usage des parents et des famillesCOMPRENDRELE NEUROBLASTOME 4 SCopyright © 2000Fédération Nationale des Centres de Lutte Contre le Cancer (F.N.C.L.C.C.)101, rue de Tolbiac 75013 ParisTél : 01 44 23 04 62 - Fax : 01 44 23 04 17Tous droits réservésCe document n’a pas la prétention de vous donner toutesles informations sur les traitements et leurs complications carc’est un support ciblé sur la maladie qu’est le neuroblastome.Ce support est visuel et son objectif est de vous aider à mieuxcomprendre la maladie de votre enfant.Ce document vous a été remis par le Docteur :qui pourra répondre à vos questions.23456Comprendre le neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2LE NEUROBLASTOME . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.1 Qu’est-ce que le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.2 Qu’est-ce qu’un cancer ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.3 Le neuroblastome est-il un cancer fréquent ? . . . . . . . . . . . . . . . . . . . . . . 51.4 D’où vient le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 61.5 Quelles sont les causes du neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . 6LE DIAGNOSTIC : comment savoir si c’est un neuroblastome ?. . . . . . . . . . . . . . . 82.1 Le bilan : quels sont les examens pratiqués pour établir un diagnostic ? 82.1.1 L’examen clinique . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82.1.2 Les examens radiologiques. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.1 L’échographie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.2 Le scanner . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.3 La scintigraphie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.4 L’IRM (Imagerie par Résonance Magnétique). . . . . . . . . . . . . . . . . . . . 112.1.3 Les examens par prélèvements (urines, sang) . . . . . . . . . . . . . . . . . . . . 112.1.3.1 L’examen des urines . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 112.1.3.2 L’examen de sang. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 122.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique . . . . . . . . . . . . . . . . . . . . . . . . . 122.2 Les différents types de neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . 132.2.1 Comment sont classés les neuroblastomes ? . . . . . . . . . . . . . . . . . . . . . . 13TRAITEMENTS : Quels sont les moyens pour lutter contre un neuroblastome ? . . 153.1 Quels sont les différents traitements possibles ?. . . . . . . . . . . . . . . . . . . 153.1.1 La chirurgie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.2 La radiothérapie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.3 La chimiothérapie. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.2 Selon quels critères choisit-on les différents traitements ?. . . . . . . . . . . 183.3 Est-il possible de dépister un neuroblastome ?. . . . . . . . . . . . . . . . . . . . 19LES RÉSULTATS : quelles sont les chances de guérison ? . . . . . . . . . . . . . . . . . . 21LA SURVEILLANCE : les traitements sont terminés, que faut-il faire ? . . . . . . . . 22GLOSSAIRE . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 23Sommaire1pageComprendrele neuroblastome2Un guide à l’usage de l’enfant, des parents et des familles.Ce guide présente des informations sur le neuroblastome.Ces informations sont destinées aux parents d’enfantsmalades et à leur entourage. Il tente d'expliquer, avec desmots que nous avons souhaités simples et clairs, ce que lesmédecins savent actuellement du neuroblastome, de sondiagnostic et de ses traitements.Pour les enfants de moins de 6 ans atteints de neuroblastome,une bande dessinée intitulée “Raconte-moi le neuroblastome”a été réalisée. Cette bande dessinée pourra êtrelue par leur médecin ou leur parents.Le guide “Comprendre le neuroblastome” a pour objectifd’aider les parents d’enfants atteints de neuroblastome àmieux comprendre cette maladie. Il doit leur permettre demieux suivre les différentes étapes du diagnostic, des traitementset de la surveillance de leur enfant. Comprendre peutaider à mieux vivre la maladie, les hospitalisations et lestraitements qui vont être proposés.Sans remplacer les relations individuelles et personnellesétablies avec le médecin, ce guide est là pour aider lesparents à communiquer plus facilement avec lui. Un desobjectifs est de les aider à mieux poser leurs questions. Eneffet, il est parfois difficile de formuler ce que l’on souhaitedire. Ce guide peut permettre de retenir plus facilementles explications du médecin, ainsi que celles de l’équipemédicale. Le médecin ne sait pas toujours quelles sont lesattentes des parents, leurs questions, leurs difficultés ouleurs inquiétudes. Il ne faut pas que les parents hésitent àposer toutes les questions qui les préoccupent. Le médecinfera son possible pour leur répondre et pourra les orientervers d’autres personnes si nécessaire.Ces informations peuvent également être consultées àdomicile, ce qui permet d’en discuter avec des membres dela famille ou de l’entourage. Chaque chapitre de ce guide selit indépendamment. Il peut être consulté en fonction despréoccupations et des différents moments de la maladie del’enfant.Un glossaire, situé à la fin du document explique levocabulaire médical souvent utilisé par l’équipe soignante.Les mots qui se trouvent dans le glossaire sont accompagnésd’un astérisque dans le texte.Ce guide est issu du projet SOR SAVOIR PATIENT(Standards, Options et Recommandations pour le Savoirdes Patients), projet mené par la Fédération Nationale desCentres de Lutte Contre le Cancer (FNCLCC) et les20 Centres de Lutte Contre le Cancer, en collaboration avecla Ligue Nationale Contre le Cancer. Ce projet s’intègredans une démarche d’amélioration de la qualité des soinsdes enfants atteints de cancer.Les informations médicales de ce guide sont extraitesd’un document scientifique élaboré par des experts spécialistesdu neuroblastome, de la SFOP (Société Françaised’Oncologie Pédiatrique) : les Standards, Options etRecommandations (appelés SOR). Ces SOR, destinés auxspécialistes, résument les résultats des recherches publiéesdans les revues scientifiques dans le domaine du cancer.Les SOR, écrits pour des médecins, sont disponibles, soitsous forme d’un livret auprès de l’éditeur, soit surle site Internet de la FNCLCC (101, rue de Tolbiac 75013PARIS - Tél : 01 44 23 04 04 - www.fnclcc.fr).Le guide "Comprendre le neuroblastome" est une versionadaptée de ces SOR médicaux. Il s’agit d’une "traduction"en langage non scientifique, réalisée par une équipepluri-disciplinaire (cf. membres du groupe de travail). Ceguide a été ensuite adapté en fonction des besoins expriméspar des parents d’enfants malades. L’ensemble des informationsmédicales présentées dans ce guide a été validépar des médecins spécialistes du neuroblastome (cf. listedes relecteurs).34Membres du groupe de travailC. Bergeron, Centre Léon Bérard, Lyon (oncocologue pédiatre, coordonnateurdu groupe de travail) ; J. Carretier, FNCLCC, Paris (chargé de missionen santé) ; V. Delavigne, Université de Rouen, Mont Saint Aignan (linguiste) ;F. Demma, Lyon (infirmière) ; E. Esteves, FNCLCC, Paris (secrétaire) ;B. Fervers, FNCLCC, Paris (oncologue médicale, coordinatrice des SOR) ;L. Leichtnam, FNCLCC, Paris (chargée de mission en santé) ; T. Philip,Centre Léon Bérard, Lyon (Pédiatre, Président de la FNCLCC et Directeur desSOR) ; M. Véron, FNCLCC, Paris (cadre infirmier).RelecteursC. Carrie, Centre Léon Bérard, Lyon ; V. Combaret, Centre Léon Bérard, Lyon ;O. Hartmann, Institut Gustave Roussy, Villejuif ; H. Rubie, Hôpital desEnfants, Toulouse ; P. Thiesse, Centre Léon Bérard, Lyon ; membres du bureaude la SFOP.Membres du comité d’organisation des SORA. Bataillard, FNCLCC, Paris (médecin généraliste, méthodologiste) ;P. Bey, Centre Alexis Vautrin, Vandoeuvre-les-Nancy (radiothérapeute, membredu Bureau exécutif) ; M.P. Blanc-Vincent, FNCLCC, Paris (pharmacien,responsable méthodologiste) ; J. Carretier, FNCLCC, Paris (chargé demission en santé, méthodologiste) ; S. Debuiche, FNCLCC, Paris (chargée de lagestion administrative et logistique) ; V. Delavigne ; Université de Rouen, MontSaint Aignan (linguiste) ; F. Farsi, Centre Léon Berard, Lyon (médecin de SantéPublique, méthodologiste associée) ; B. Fervers, FNCLCC, Paris (oncologuemédicale, coordinatrice des SOR) ; G. Gory-Delabaere, FNCLCC, Paris(pharmacien, méthodologiste) ; S. Guillo, FNCLCC, Paris (documentaliste) ;H. Hoarau, Institut Bergonié (anthropologue) ; L. Leichtnam, FNCLCC, Paris(chargée de mission en santé, méthodologiste) ; E. Luporsi, Centre Alexis Vautrin,Vandoeuvre-les-Nancy (oncologue médicale, méthodologiste associée) ; T. Philip,Centre Léon Bérard, Lyon (pédiatre, directeur des SOR, membre du Bureauexécutif) ; J.L. Renaud-Salis, Institut Bergonié, Bordeaux (chirurgien, expertassocié) ; S. Theobald, Centre Paul Strauss, Strasbourg (médecin de SantéPublique, méthodologiste associé) ; M. Véron, FNCLCC, Paris (cadre infirmier).Le Neuroblastome1.1 Qu’est-ce que le neuroblastome ?Le neuroblastome est un cancer*. Il est découvert le plussouvent chez l’enfant avant l’âge de 6 ans.1.2 Qu’est-ce qu’un cancer ?Le cancer est une maladie de la cellule*. La cellule est l’unitéde base de la vie. Il existe dans le corps plus de deux centstypes de cellules différentes (cellule musculaire, cellule de lapeau, cellule du sang, cellule des os, cellule nerveuse, etc.).Chacune a un rôle précis. C’est grâce à la reproductiondes cellules normales que le corps humain peut grandirjusqu’à l’âge adulte, que les cellules mortes sontremplacées et que les blessures guérissent. Cette multiplicationest alors normale et indispensable à la vie. Unecellule cancéreuse provient d’une cellule normale qui asubi d’importantes modifications. Ces modificationssont progressives : il faut une accumulation de plusieursmodifications avant qu’une cellule devienne cancéreuse.Les cellules cancéreuses se multiplient de manièredésordonnée au point de former une masse. Cettemasse est appelée "tumeur*". Les cellules cancéreusespeuvent également envahir et détruire les tissus sainsavoisinants et empêcher leur fonctionnement normal.Il arrive que les cellules cancéreuses se détachent dela tumeur originale (dite "tumeur primitive") et sepropagent par les vaisseaux sanguins ou lymphatiquesvers d’autres parties du corps et y former une autretumeur, dite "tumeur secondaire" ou métastase*. Lescellules de neuroblastome peuvent s’installer notammentdans les os ou dans la moelle osseuse*. On parle alors deneuroblastome métastatique ou disséminé.1.3 Le neuroblastome est-il un cancer fréquent ?Le neuroblastome est un cancer rare : 130 à 150 cas sontdiagnostiqués chaque année en France.51Chez les enfants de moins de 6 ans, le neuroblastome restenéanmoins le cancer le plus fréquent. Il est bien connu des centresspécialisés dans la prise en charge des cancers de l’enfant.1.4 D’où vient le neuroblastome ?L’enfant se développe à partir d’une seule cellule (qui est laréunion d’un spermatozoïde et d’un ovule). Cette cellule vase diviser pour en donner deux, puis quatre, puis huit, etc.A force de se diviser et de se spécialiser, ces cellules vontformer un organisme constitué de milliards de cellules. Descellules vont s’assembler et composeront des tissus*.Certains de ces tissus formeront des organes comme les os,le coeur, les poumons, les muscles, la peau ; d’autres encoreconstitueront ce qu’on appelle le système nerveux (le cerveau,la moelle épinière* et les nerfs). Une partie du système nerveuxdirige certaines fonctions automatiques. On parle du systèmenerveux autonome*.Ce système nerveux autonome estcomposé en partie d’un systèmenerveux appelé "sympathique". Sansque l’on sache encore très bienpourquoi, il arrive qu’une cellule dusystème nerveux sympathique devienneanormale : elle se divise alors sansaucun contrôle et finit par former unetumeur appelée neuroblastome. Il estimportant de comprendre que le neuroblastomen’est pas une maladie uniqueavec une cause unique et un traitementunique. Il y a plusieurs formes de neuroblastomesqui ont chacune leurs traitementsspécifiques. Le schéma ci-contremontre la localisation du système nerveuxsympathique. Les neuroblastomese développent au niveau de ce systèmenerveux. C’est la raison pour laquelle lesneuroblastomes se trouvent le plussouvent au niveau du ventre (sur uneglande* située au-dessus du rein : laglande surrénale, ou de chaque côté dela colonne vertébrale). Parfois, ilsapparaissent au niveau du thorax* et,plus rarement, au niveau du cou.Les cellulesde neuroblastome30 % au niveau du thorax50 % au niveau du ventre10 % au niveau du pelvisSYSTÈME NERVEUX SYMPATIQUELOCALISATIONS DES NEUROBLASTOMES6GANGLIONNERVEUXSYMPATHIQUEREINGLANDESURRÉNALE10 % au niveau du cou1.5 Quelles sont les causes du neuroblastome ?On ne connaît pas actuellement les facteurs à l’origine dudéveloppement d’un neuroblastome.Aucun facteur ne semble lié à l’environnement (boisson,alimentation, pollution, tabac) ou à la manière dont viventla famille et l’enfant. Il n’y a pas non plus de causeinfectieuse. Le neuroblastome n’est pas contagieux. Il neprésente pas de facteur héréditaire puisque les familles danslesquelles on retrouve plus d’un cas de neuroblastome sontextrêmement rares.En revanche, nous savons qu’un neuroblastome présentedes anomalies dans le centre de la cellule (appelé "noyau"de la cellule).Ce noyau contient des petits bâtonnets que l’onappelle les chromosomes*. Dans toutes les cellulesde l’homme, on retrouve toujours le mêmenombre de chromosomes : 46. Chacun porte unnuméro. Ces chromosomes sont très importants :chacun contient un très grand nombre de gènes*qui servent à faire fonctionner normalement lacellule. Il arrive que les chromosomes présententdes anomalies qui atteignent certains gènes. Leprogramme de fonctionnement est alors déréglé et la celluleva se comporter de façon anormale.Dans le noyau d’une cellule d’un neuroblastome, il arrivequ’il y ait beaucoup trop de chromosomes. Parfois il peutmanquer un petit bout du chromosome 1. Parfois, il existeun bout en plus sur le chromosome 17. Parfois encore, onretrouve un gène qui se trouve sur le chromosome 2 copié àplusieurs exemplaires et que l’on appelle gène MYCN*. Maisnous ne connaissons pas encore lesraisons pour lesquelles ces anomaliesgénétiques apparaissent.Le bout en plus du chromosome 17,le bout en moins du chromosome 1 etles copies du gène MYCN sur le chromosome2 favorisent la multiplication descellules de neuroblastome.46 chromosomesGène MYCN amplifiéau niveau du noyau7Le Diagnostic8Cette partie du document doit vous permettre de repérer les étapesnécessaires au diagnostic* du neuroblastome et de mieux comprendreles différents examens et consultations que le médecin peut proposer.Le diagnostic est la démarche qui permet de reconnaître la maladiedont votre enfant souffre, de savoir si c’est un cancer ou non. Si c’estun cancer, le médecin doit déterminer de quel type de cancer il s’agit,quelle en est la gravité. Le médecin a donc besoin d'informationscomplètes avant de proposer un traitement.Le diagnostic permet d’identifier la maladie à l’origine dessignes* ou des symptômes* que présente l’enfant. Toutefois,les signes et les symptômes qui amènent les parents àconsulter leur médecin ne sont pas toujours particuliers auneuroblastome et peuvent faire penser à d’autres maladies.En effet, il s’agit généralement de maux de ventre, dedouleurs dans les jambes ou au niveau des articulations, defatigue ou de fièvre. Parfois, la présence d’un hématomeapparu autour des deux yeux oriente le médecin versun diagnostic de neuroblastome. Dès que l’on suspectefortement un neuroblastome, votre enfant est confié à uneéquipe spécialisée qui va procéder à un bilan*.Le délai entre la découverte de quelque chose d'anormal etle début d'un traitement peut sembler très long. Ce délai estindispensable afin de réaliser un ensemble d’examens. Lesinformations obtenues vont permettre d’établir undiagnostic exact et précis. Celui-ci permet d’élaborer ensuiteun programme, c'est-à-dire de proposer le meilleur traitementadapté à l’enfant ainsi qu’à sa maladie et la meilleurefaçon de le réaliser.2.1 Le bilan : quels sont les examens pratiquéspour établir un diagnostic ?2.1.1 L’EXAMEN CLINIQUELe médecin interroge les parents sur la santé de l’enfantComment savoir si c’est un neuroblastome ? 2depuis sa naissance (maladies, accidents, etc.), ce qu’onappelle les antécédents.Le médecin interroge les parents et l’enfant pour connaîtrel’histoire de la maladie, leur demande la façon dont lessignes* et les symptômes* sont apparus.Ensuite, le médecin examine l’enfant afin de rechercherd’éventuels signes anormaux : boule, hématome, endroitdouloureux, difficulté à bouger les membres, etc.L’examen clinique permet de voir quels sont les autresexamens à réaliser.Généralement, le bilan comprend : •des examens par prélèvements* (sang, urines), •différents examens radiologiques* qui ont pour but debien situer la tumeur, ses limites et sa taille (scintigraphie*,échographie* et/ou scanner* et/ou IRM*), •des examens au microscope que l’on appelle examensanatomo-pathologiques* : un fragment de la tumeur* et unpeu de moelle des os* sont observés au microscope. Cesont ces examens qui permettent de découvrir exactementde quel type de tumeur il s’agit.2.1.2 LES EXAMENS RADIOLOGIQUESLes examens radiologiques et scintigraphiques ont pourbut de localiser la tumeur et de vérifier si elle s’est propagéeà d’autres parties du corps.Les examens radiologiques et scintigraphiques montrentdes images de l’intérieur du corps. Ces examens sontimportants car grâce aux images obtenues, il est possible delocaliser exactement la tumeur et de déterminer si elle gêneles organes et/ou les vaisseaux sanguins qui sont à proximité.Ces examens permettent également de savoir si la tumeurpeut être enlevée totalement par chirurgie. Si ce n’est pas lecas, les images montrent où il est possible d’effectuer unprélèvement sur la tumeur afin de l’identifier.Certains examens peuvent être faits rapidement, comme : •une échographie de l’abdomen, •une radiographie* des poumons.910D’autres examens nécessitent plus de préparation del’enfant. Ils demandent plus de temps.C’est le cas du : •scanner ou de l’IRM, •de la scintigraphie.Chez l’enfant de moins d’un an, une radiographie dusquelette entier peut être demandée.2.1.2.1 L’échographieL’échographie est un examen réalisé avec une sonde (sorte degros crayon) reliée à un écran de télévision et à un ordinateur.Cette sonde envoie des ultrasons qui permettent de regarderl’intérieur du corps à travers la peau. Cet examen est identiqueà celui qui permet de voir l’enfant dans le ventre de la mère lorsd’une grossesse. Ces ultrasons sont arrêtés par l’air ou par lesos. L’échographie ne permet donc pas de tout voir.L’enfant est allongé sur un lit. Le médecin radiologue passeun produit sur la partie du corps de l’enfant à examiner. Ceproduit est un gel qui permet à la sonde de mieux glisser surla peau et de faciliter l’observation.Cet examen n’est pas douloureux. Il nécessite souvent que l’enfantsoit à jeun. Sa durée est d’environ quinze minutes.2.1.2.2 Le scannerLe scanner est un gros anneau relié à un ordinateurqui permet d’examiner avec précisioncertaines parties du corps de l’enfant grâce àdes rayons X : le thorax, le ventre ou le crânepar exemple.L’enfant est installé sur un lit mobile qui sedéplace lentement à l’intérieur de l’anneau. Lemanipulateur est placé derrière une vitreet explique à l’enfant ce qui se passe. Uneinjection est faite au cours de l’examen.Elle permet de mieux voir les vaisseaux sanguins. Au fur et àmesure que le lit de l’enfant passe dans l’anneau, des photossont prises : elles apparaissent petit à petit sur l’écran.Cet examen nécessite une piqûre mais n’est pas douloureux par la suite.ScannerScintigraphieou mIBGL’enfant doit être à jeun. Sa durée est d’environ unedemi-heure.2.1.2.3 La scintigraphieLa scintigraphie permet de voir oùs’accumule un produit radioactif. Pour leneuroblastome, le produit est la mIBG.L’enfant est allongé sur un lit. Le produit lui est injecté parpiqûre la veille de l’examen. Grâce à une caméra spéciale(gamma caméra), l’appareil qui se déplace autour de l’enfantobtient des images des zones où le produit s’est accumulé.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie de quinze minutes à une heure, parfois plus. Ilfaut pouvoir rester immobile.2.1.2.4 L’IRM (Imagerie par Résonance Magnétique)L’appareil qui permet de réaliser une IRM est une sortede tunnel relié à un ordinateur. L’IRM utilise un champmagnétique. Elle permet d’observer avec précision le crâne, lethorax ou l’abdomen. Un manipulateur installe l’enfant surun lit mobile. Il lui place sur la tête une sorte de casque decosmonaute qui enregistre le signal émis par le corps. Le litva se positionner lentement à l’intérieur du tunnel. Pendanttout l’examen, il est recommandé de ne pas bouger car lesimages seraient très floues. Comme pour le scanner, ilne faut pas s’impatienter : l’ordinateur met du temps àafficher les images qui ont été prises. La machine faitdu bruit comme un marteau piqueur, mais l’enfant peutécouter de la musique avec un casque.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie entre une demi-heure et trois quarts d’heure.L’enfant doit rester immobile. Pour cela, un médicament donnéavant l’examen permet de le calmer.2.1.3 LES EXAMENS PAR PRÉLÈVEMENTS (URINES, SANG)2.1.3.1 L’examen des urinesLes catécholamines sont des substances que l’on trouvenormalement à des taux très faibles dans l’organisme.1112Dans la majorité des neuroblastomes, la production de cescatécholamines augmente fortement. Elles sont éliminéespar les urines de l’enfant. L’analyse des urines permet doncde déterminer si le taux de catécholamines est trop élevé. Sic’est le cas, on peut fortement soupçonner que la tumeurest un neuroblastome. Trois types de catécholamines sontdosés : l’acide homovanilique (HVA), l’acide vanylmandilique(VMA) et la Dopamine. L’analyse de cessubstances dans les urines nécessite de recueillir les urinesde l’enfant durant vingt-quatre heures.2.1.3.2 L’examen de sangLes prises de sang permettent seulement de juger de lafaçon dont les organes de l’enfant fonctionnent (le foie etle rein en particulier). Rien dans le sang ne permet dediagnostiquer un neuroblastome.2.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique.L’examen anatomo-cyto-pathologique* est indispensable carc’est le seul qui garantit le diagnostic, autrement dit, quipermet d’identifier la tumeur avec exactitude.Qu’est-ce qui est nécessaire à cet examen ?En vue de l’examen, un échantillon de la tumeur* est prélevépar le radiologue ou par le chirurgien. Ce prélèvement se faithabituellement sous anesthésie générale* (l’enfant estcomplètement endormi).On procède en même temps à des prélèvements dans lamoelle osseuse (organe qui fabrique le sang). Ce sont desbiopsies ostéo-médullaires* et des myélogrammes*. Les expertsinternationaux se sont mis d’accord pour effectuer auminimum deux biopsies ostéo-médullaires et quatremyélogrammes.Que fait le médecin chargé des examens anatomo-pathologiques ?L’examen anatomo-pathologique, souvent abrégé en "anapath",consiste à analyser au microscope un échantillon de la tumeur.L’addition de certains produits colore les cellules* cancéreusesqui sont ainsi repérables au microscope.Cet examen est effectué par un médecin anatomo-pathologiste.Le médecin anatomo-pathologiste confie deséchantillons au biologiste pour étudier les anomaliesde l’ADN (constituant essentiel deschromosomes* de la cellule) des cellules cancéreuses.Il examine notamment les anomalies dugène MYCN*. Cela permet de savoir comments’attaquer aux cellules et de choisir ainsi aumieux le traitement.Le médecin anatomo-pathologiste examine également lesdeux biopsies osseuses et les quatre myélogrammes. Cesexamens permettent de savoir si des cellules cancéreuses setrouvent dans la moelle osseuse. Il faut savoir qu’on ne traitejamais un enfant lorsqu’on ne fait que soupçonner unneuroblastome, sauf certaines urgences. Un traitement nedébute que lorsque le diagnostic de neuroblastome estconfirmé par l’examen anatomo-pathologique et que lebilan complet a montré si cette tumeur était localisée ou sides métastases* existaient.Ces examens font partie des méthodes reconnues parl’ensemble des experts. Ce sont des standards*.2.2 Les différents types de neuroblastomeLes travaux de recherche permettent actuellement dedistinguer trois neuroblastomes différents : •une maladie qui peut guérir toute seule ou avec untraitement très léger, •une maladie souvent guérissable avec un traitement adapté, •une troisième maladie très agressive plus difficile à guériret qui nécessite un traitement beaucoup plus fort.L'âge de l'enfant lors du diagnostic (soit inférieur à un an,soit égal ou supérieur à un an), le caractère localisé ou13Examende la tumeurau microscope14disséminé et les anomalies du gène MYCN, suffisent actuellementpour choisir le traitement le plus adapté en fonctiondu neuroblastome.2.2.1 COMMENT SONT CLASSÉS LES NEUROBLASTOMES ?Différentes classifications des neuroblastomes ont étéétablies, variables selon les pays. Ces classifications ontpour but de distinguer les différents types de neuroblastomes,afin d’adapter le traitement. En 1993, des spécialistes européenset américains ont décidé de proposer une classificationinternationale qui doit permettre de comparer lesrésultats des différents traitements. Cette classificationporte le nom d’International Neuroblastoma StagingSystem (INSS*). La classification TNM renseigne sur la taillede la tumeur (T), le nombre de ganglions* atteints (N : enanglais ganglion se dit "Node") et enfin, sur la présence ounon de métastases* (M). Les classifications TNM et l'INSSsont les deux classifications utilisées en Europe.Quelle que soit la classification employée, l’important est desavoir si la tumeur est métastatique (disséminée) ou non :•si les cellules sont restées à l’intérieur de la tumeur primitiveet ne sont pas allées vers d’autres organes ou d’autresrégions du corps, on parle de neuroblastome localisé ;•si certaines cellules ont quitté la tumeur, on parle deneuroblastome disséminé.Les neuroblastomes disséminés ou métastatiques correspondentaux neuroblastomes dont certaines cellules ont quitté latumeur. Les cellules ont envahi d’autres organes ou régionsdu corps notamment la moelle osseuse* et les os. C’est le caspour cinq enfants sur dix lorsque le neuroblastome estdécouvert après l’âge d’un an. Cette dissémination n’estpas due à un retard de diagnostic, mais aux caractéristiquesspécifiques de certains neuroblastomes.15EN RÉSUMÉLe neuroblastome est un cancer de l’enfant qui sedéveloppe généralement avant 6 ans.C’est un cancer qui doit être pris en charge dans descentres spécialisés dans les traitements des cancers del’enfant. Dès lors que l’on soupçonne un neuroblastome,des examens doivent être réalisés. Ce sont : •une analyse des urines, •des examens radiologiques (échographie abdominale,scanner, scintigraphie ou IRM), •un examen de la tumeur et de la moelle osseuse, •un examen du noyau des cellules pour étudier sesanomalies et le gène MYCN en particulier.On peut alors identifier le type de neuroblastome etadapter le traitement.16Différents traitements sont possibles pour soignerun enfant qui présente un neuroblastome. Chacun de cestraitements est bien connu par les centres spécialisésdes cancers de l’enfant. Afin de déterminer le traitementadapté, efficace et présentant le moins de risques pourl’enfant, plusieurs spécialistes (médecin radiologue,chirurgien, radiothérapeute, pédiatre cancérologue)se concertent. La décision est donc multidisciplinaire.La coordination entre chacun est essentielle pour assurer àl’enfant les meilleures chances de guérison. C’est le pédiatrecancérologue qui organise cette coordination.3.1 Quels sont les différents traitements possibles ?Il n’existe pas de traitement universel. Les traitements sontproposés dans le cadre de la recherche scientifique. C’est laseule voie connue pour soigner au mieux les enfants. Lesétudes scientifiques ont déterminé les meilleurs traitementspour chaque type de neuroblastome en fonction de l’âgede l’enfant. Les protocoles, qui décrivent de façon préciseles conditions et le déroulement du traitement, sontnationaux et parfois internationaux.On distingue deux types de traitements possibles :•les traitements loco-régionaux : la tumeur* est enlevée oudétruite directement à l’endroit où elle se trouve. Les traitementsloco-régionaux sont la chirurgie et la radiothérapie* ;•les traitements généraux. Ce sont des traitements quiagissent dans tout l’organisme de l’enfant, à la fois surla tumeur et là où peuvent se trouver les métastases*. C’estle cas de la chimiothérapie*.Traitements Quels sont les moyens pour lutter contreun neuroblastome ?33.1.1 LA CHIRURGIELa chirurgie est une arme importante pour le traitement duneuroblastome. Le but de ce traitement local est d’enleverla tumeur. La chirurgie devra être la plus complète possible,c’est-à-dire ôter dans la mesure du possible la totalité de latumeur, sans prendre de risques vitaux pour l’enfant.Les différentes images radiologiques (scanner ou IRM*)obtenues lors du bilan diagnostique* permettent d’évaluer lesrisques de la chirurgie.3.1.2 LA RADIOTHÉRAPIEComme la chirurgie, la radiothérapie* est un traitement locorégionaldu cancer : elle permet d’éliminer directementla tumeur à l’endroit où elle se trouve. Cette techniqueconsiste à utiliser des rayons* (appelés rayons X ou photons)qui vont atteindre la tumeur, abîmer lescellules cancéreuses et les rendre incapablesde se diviser. Si les cellules ne peuvent plus sediviser, elles disparaîtront.La radiothérapie est utilisée depuis longtempspour traiter les cancers. Dans le cas précisdu neuroblastome, les études scientifiquesinternationales ont montré l’efficacité de cetraitement. La décision de faire ou nonune radiothérapie dépend du type et du stade de neuroblastomeainsi que de l'âge de l’enfant. La radiothérapieentraîne chez le petit enfant des troubles de croissance etcette complication joue un rôle dans le choix du traitement.3.1.3 LA CHIMIOTHÉRAPIELa chimiothérapie consiste à traiter le cancer* par desproduits chimiques : les médicaments. Ces médicamentssont appelés médicaments anti-tumoraux (contre latumeur) ou anticancéreux (contre le cancer). Cesmédicaments agissent par voie générale, c'est-à-dire qu’ilsont un effet à la fois sur la tumeur et dans l'ensemble ducorps. Ces médicaments sont introduits dans des veines parl’intermédiaire d’un tuyau appelé cathéter* ou chambreimplantable selon sa forme. Le but de ces médicaments estde détruire les cellules cancéreuses quel que soit l’endroitoù elles se trouvent, et d’empêcher leur division, ce qui vaprovoquer leur disparition.17Séancede radiothérapie18Les médicaments de chimiothérapie sont nombreux.L’action d’un médicament utilisé seul peut ne pas êtresuffisante. C’est pourquoi ils sont associés entre eux : celapermet d’augmenter leur efficacité. Les combinaisonsde plusieurs médicaments de chimiothérapiecomposent ce qu’on appelle des protocolesde chimio-thérapie. Ces protocoles de chimiothérapiesont particuliers à chaque cancer. Ilssont établis en fonction de leur efficacité sur lecancer et de leurs effets toxiques sur l’organisme(ils peuvent en effet provoquer des effetssecondaires* ou des séquelles*). Les doses de cesmédicaments sont ensuite calculées en fonctiondu poids de l’enfant et de sa taille.Le neuroblastome est une tumeur "chimiosensible",c’est-à-dire que les chimiothérapiespeuvent la faire diminuer de volume.Les principaux médicaments utilisés sont : •le cyclophosphamide ; •la doxorubicine (produit rouge) ; •l’étoposide ; •les sels de platine ; •la vincristine.Si la chimiothérapie est toxique pour la tumeur, elle entraînedes effets secondaires tels que des nausées et vomissements,une alopécie (perte de cheveux temporaire), uneaplasie* et parfois, en fonction des médicaments et dosesadministrés, une stérilité définitive.3.2 Selon quels critères choisit-on les différentstraitements ?Différents traitements sont possibles pour soigner unenfant atteint d’un neuroblastome. Le choix de cestraitements dépend : •de l’âge de l’enfant (moins ou plus d’un an) ; •du stade de neuroblastome (localisé ou disséminé) ; •des anomalies de la cellule du neuroblastome (copies dugène MYCN* ou non).32141. Chambre2. Pansementpost-opératoire3. Cathétersous-cutané4. CathéterintraveineuxChambreimplantableet cathéterCe neuroblastome disséminé du jeune enfant est appelé 4 S,“S” comme spécial, à cause de sa présentation particulière.Cette forme particulière de neuroblastome disséminéatteint le plus souvent les enfants de moins de 6 mois. C’estle foie qui est le plus fréquemment touché par les métastasesdu neuroblastome. Il existe deux situations différentesen fonction des signes et des symptômes que présente l’enfant: •Soit l’enfant a des symptômes ou des signes graves (trèsgros ventre, gêne pour respirer, etc…) : cette forme deneuroblastome est une forme dite “bruyante”. Il convientalors de proposer rapidement un traitement par chimiothérapie*tout en adaptant les doses au poids de l’enfant.Une légère radiothérapie sur le foie est parfois nécessaire ;•Soit il n’y a pas de symptôme ou de signe grave : c’est laforme “calme”. Ces enfants sont alors à surveiller trèsattentivement. En effet, il arrive que le neuroblastomedisparaisse spontanément sans avoir besoin de procéderau moindre traitement. Parfois, cette forme “calme”peut devenir “bruyante” et nécessite alors un traitement.Dans tous les cas, ces enfants doivent être surveillés et traitésdans un service de cancérologie pédiatrique. Il est préférabled’effectuer une chirurgie sur la première tumeur(la tumeur primitive) quand les métastases ont diminué.3.3 Est-il possible de dépister un neuroblastome ?Le dépistage consiste à pratiquer des examens dans le butde rechercher une maladie (un cancer par exemple) à unstade très précoce. Dans le cas du neuroblastome, le faitque l’on puisse trouver des catécholamines (HVA,VMA) dans les urines de l’enfant est un moyen de dépistagepossible.1920RÉSUMÉTrois moyens sont disponibles pour lutter contre le neuroblastome: • la chirurgie, • la radiothérapie, • la chimiothérapie.Le choix de ces traitements dépend : • de l’âge de l’enfant (avant ou après l’âge d’un an), • du stade du neuroblastome (localisé ou disséminé), • de la biologie du neuroblastome (copiesdu MYCN ou non).Dans le cas du neuroblastome 4S, l’état clinique de votreenfant guidera la mise en route du traitement en une simplesurveillance au départ. Cette surveillance est faite par l’équipequi vous a pris en charge. La chimiothérapie et la chirurgiesont les “armes” utilisées pour le traitement s’il est nécessaire.La radiothérapie peut parfois compléter le traitementen cas de nécessité.Un dépistage systématique a été effectué dans le cadre trèsparticulier de la recherche médicale. Ainsi, des spécialistesont réalisé des études au Japon, en France à Lyon et auCanada. Ces études n’ont pas permis de montrer un avantageau dépistage systématique. En effet, ce dépistage n’adécouvert que des neuroblastomes qui guérissent toutseuls, sans qu’aucun traitement soit nécessaire. Il n’a paspermis de diminuer pour autant le nombre de neuroblastomespour lesquels un traitement est indispensable.Une conférence de consensus à Lyon, en 1998, a réuni lesexperts internationaux du neuroblastome. Le jury de cetteconférence a conclu que le dépistage du neuroblastomeavant l’âge de 6 mois ne présente pas d’avantage.21En cancérologie vous entendez parler de rémission complètequi correspond à une étape indispensable sur le chemin dela guérison. Ceci signifie que les examens à notre dispositionactuellement ne permettent plus de déceler la maladie.En effet, nous ne pouvons pas savoir s’il reste des cellulescancéreuses (au niveau microscopique). C’est pour celaqu’une surveillance attentive de l’enfant est effectuée.Les chiffres qui sont donnés ci-dessous proviennent d’étudesscientifiques réalisées sur beaucoup d’enfants atteints parun neuroblastome. Il ne s’agit que de chiffres indicatifs.Dans le cas particulier du neuroblastome 4S, on guéritentre 75 % et 85 % des enfants.Les résultats Quelles sont les chances de guérison ? 422La surveillance a pour but de : •déceler le plus tôt possible une éventuelle rechute* afin dereprendre rapidement un traitement destiné à guérirl’enfant ; •rechercher d’éventuelles complications liées aux traitementsqui ont été effectués.La surveillance Les traitements sont terminés, que faut-il faire ? 523Glossaire Ce glossaire concerne spécifiquement l’explication des termes en rapportavec le présent document "Comprendre le neuroblastome".Un dictionnaire plus complet sur l’ensemble des cancers figure dans le livre"Les cancers de A à Z". Ce dictionnaire est disponible sur le site internet dela Fédération Nationale des Centres de Lutte Contre le Cancer(www.fnclcc.fr) et également chez l’éditeur à l’adresse suivante : EditionsFRISON-ROCHE - 18, rue Dauphine - 75006 Paris - Tél. 01.40.46.94.91.* : voir ce motAAnatomo-cyto-pathologie : examen au microscope de cellules* (cytologie) ou detissus* (histologie) de l’organisme.La cytologie* et l'histologie* sont les deux techniques de l'examen anatomo-cytopathologique.L’histologie établit de façon sûre le diagnostic* de cancer. De plus,cet examen permet de déterminer le type de cancer dont il s’agit.Anatomo-pathologiste : médecin spécialiste qui examine des cellules et destissus au microscope.Anesthésie : acte qui consiste à endormir et rendre insensible le patient(anesthésie générale) ou une partie du corps (anesthésie locale ou partielle)pendant une intervention chirurgicale.Aplasie : très forte diminution des globules blancs, accompagnée d’une baissedes autres éléments du sang (globules rouges et plaquettes). C’est un effetsecondaire, temporaire, de certains médicaments de chimiothérapie*.BBilan : un bilan évalue l’état de santé d’une personne. Au terme de ce bilan,le médecin dispose de renseignements qui lui permettent de proposer untraitement adapté à la situation.Le bilan diagnostique a pour but de déterminer s'il s'agit bien d'un cancer etd'identifier le type de cancer. Le bilan d'extension recherche l’étendue du canceret la présence ou non de métastases* dans d'autres organes.Biopsie ostéo-médullaire : prélèvement de la moelle des os qui est analysé aumicroscope. Ce prélèvement est réalisé par un médecin et se fait sous anesthésie*générale.624CCancer/Tumeur maligne : cellules anormales qui se multiplient de façonincontrôlée. Elles finissent par former une masse qu’on appelle tumeur maligne.Cathéter : tuyau souple et fin introduit dans une veine afin d’y injecter unproduit ou des médicaments, ou pour faire une prise de sang.Le cathéter améliore le confort de l’enfant qui n’a pas besoin de subir unepiqûre à chaque injection. Il diminue le risque d’abîmer les veines et facilite lesperfusions de chimiothérapie*.Cellule : élément visible au microscope dont est constitué tout organisme vivant.Plantes et animaux sont composés de cellules très différentes qui se multiplient,meurent et se renouvellent.Des cellules identiques assemblées entre elles forment un tissu*.Les cellules cancéreuses sont des cellules qui se sont modifiées et se multiplientde façon anormale. Voir cancer*.Chimiothérapie (Chimio) : traitement général du cancer* à l’aide de médicaments.Les médicaments anticancéreux visent à détruire les cellules* cancéreusesou à les empêcher de se multiplier, entraînant leur mort. Ces médicaments peuventêtre administrés par piqûres ou perfusions ou parfois sous forme de comprimés.Chromosome : les chromosomes sont de petits bâtonnets situés dans le noyaude la cellule, contenant l’ensemble des gènes.Cytaphérèse : technique qui permet de prélever dans le sang des cellules(cellules souches) qui pourront venir se loger dans la moelle osseuse* et refabriquerà nouveau du sang.DDiagnostic : c’est la démarche qui identifie la maladie à l'origine des signes* oudes symptômes* ressentis ou observés par le patient. Le diagnostic permet dereconnaître la maladie dont l’enfant souffre. Voir bilan*.EEchographie : technique d'examen qui montre des images d'une partie du corpsou de certains organes à l’aide d’ultrasons. Il s’agit d’un examen d'imagerie.Effet secondaire : les traitements ont pour but de soigner le cancer*. Parfois, ilsentraînent des conséquences désagréables pour le malade qu’on appelle deseffets secondaires. Il y a deux types d’effets secondaires : les effets secondairesimmédiats et les effets secondaires tardifs.Les effets secondaires immédiats sont des effets à court terme : nausées, pertede cheveux, etc. Temporaires, ils disparaissent généralement après la fin des traitements.Les effets secondaires tardifs sont des effets à long terme et peuvent persister25longtemps après l’arrêt des traitements, parfois jusqu’à la fin de la vie. Ils sontalors appelés séquelles.Si les effets secondaires sont fréquents, ils n’apparaissent pas de façon obligatoireni systématique. Ils dépendent des traitements reçus, des doses administrées, dutype de cancer* et de la façon dont chacun réagit aux traitements.Examen radiologique : examen qui permet d’obtenir des images d’une partie ducorps ou des organes. Il s’agit d’un examen d'imagerie. Il existe différents typesd’examens radiologiques : échographie*, scanner*, IRM*, scintigraphie*).GGanglion : les ganglions sont de petits renflements répartis le long des vaisseauxlymphatiques* et disposés dans certaines parties du corps.Les ganglions jouent un rôle essentiel dans la protection du corps contre lesinfections ou les cellules* cancéreuses. Ils sont soit superficiels (dans le cou,l’aisselle, l’aine), soit profonds (dans l’abdomen, le thorax). Ils mesurent normalementmoins d‘un centimètre de diamètre.Gène : petite partie d’un chromosome* comportant une information indispensableau fonctionnement de la cellule.IINSS (International Neuroblatoma Staging System) : classification internationalequi différencie les neuroblastomes par stade (1 à 4) selon le type de la tumeur etses caractéristiques (taille, opérabilité et dissémination vers d’autres organes).IRM (Imagerie par Résonance Magnétique) : technique d’examen qui montredes images d’une partie du corps ou des organes. Cette technique d’imagerierepose sur la différence de magnétisme des tissus.LLymphatique (système lymphatique) : le système lymphatique est composéd'un ensemble de ganglions* et de vaisseaux lymphatiques.Les ganglions jouent un rôle essentiel dans la protection de l’organisme contreles infections ou les cellules* cancéreuses.MMétastase : migration (on dit aussi dissémination ou propagation) de cellules*cancéreuses qui proviennent d'une tumeur primaire et qui se développent dansun autre organe. On parle aussi de maladie métastatique ou de localisationsecondaire du cancer.26Moelle osseuse : substance se trouvant à l’intérieur des os qui produit les différentescellules du sang (globules rouges qui transportent l’oxygène, globules blancs quidéfendent l’organisme contre les infections et plaquettes qui arrêtent les saignementset permettent la cicatrisation).NMYCN (Gène MYCN) : petite partie du chromosome* n°2. Ce gène a un rôle dansla division de la cellule. Quand il est copié en plusieurs exemplaires, la divisions’accélère.PPonction/Prélèvement : ce geste consiste à introduire une aiguille dans une partiedu corps afin de prélever du tissu*, des cellules*, du liquide ou du sang, enfonction du type d’analyses à réaliser.En cas de prélèvement de cellules, on parle de ponction cytologique ; en cas deprélèvement de tissu, on parle de biopsie*.Prélèvement : Voir ponction*.RRadiographie : technique d'examen qui permet d’obtenir des images d'unepartie du corps à l’aide de rayons X. Il s’agit d’un examen d'imagerie.Radiothérapie : traitement local du cancer* à l’aide d’un appareil qui émet desrayons. Ces rayons dirigés vers la tumeur vont la détruire.Ce traitement se fait dans un service spécialisé de radiothérapie. On parle ausside rayons.Rayons : voir radiothérapie*.Rechute/Récidive : réapparition des signes ou des symptômes* signalant laprésence du cancer. Cette réapparition peut survenir très tôt après lestraitements, mais aussi après une longue période de guérison apparente.Récidive : voir rechute*.Rémission : diminution, voire disparition des signes* ou des symptômes ducancer.SScanner : technique d’examen qui permet d’obtenir des images du corps encoupes, à l’aide de rayons X. Il s’agit d’un examen d’imagerie.27Scintigraphie : technique d’examen qui montre des images du squelette osseuxou de la tumeur. Cette technique d’imagerie utilise des produits faiblementradioactifs qui, une fois injectés, se fixent sur les tissus osseux.Séquelle : voir effet secondaire*.Signe/Symptôme : manifestation anormale observée par le patient ou par le médecin.Standard : un traitement est un standard lorsqu’il a été validé par des essaisthérapeutiques. Ces études ont montré que, pour une même situation, les bénéficesde ce traitement sont clairement supérieurs à ceux des autres traitements.Le traitement standard est proposé de façon systématique dans une situationdonnée. Il peut arriver que le médecin ne puisse pas appliquer le traitementstandard du fait de facteurs particuliers à l’enfant ou à sa maladie. Le médecinpropose alors un ou plusieurs traitements mieux adaptés à la situation.Sternum : os plat situé en avant de la cage thoracique.Système nerveux autonome : système nerveux qui dirige certaines fonctionsautomatiques du corps. Ce système nerveux est constitué de deux parties : lesystème parasympathique et le système sympathique. C’est dans lesystème nerveux sympathique que peut se développer un neuroblastome.TThorax : partie du corps dans laquelle se logent le coeur et les poumons, sousles côtes et le sternum*.Tissu : ensemble de cellules identiques qui ont une même fonction (tissumusculaire, tissu osseux par exemple).Tumeur : voir cancer*.Les SOR sont une oeuvre collective créée par la Fédération Nationale des Centres de Lutte Contre leCancer (FNCLCC), et protégée par les dispositions du Code de la Propriété Intellectuelle. LaFNCLCC est par conséquent titulaire du droit d’auteur sur cette oeuvre, et est donc notammentinvestie des droits patrimoniaux sur les SOR. La FNCLCC peut seule décider de l’existence et desmodalités de reproduction, publication, traduction ou diffusion des SOR.Les SOR sont un simple outil d’information et d’aide à la décision destiné aux professionnels de lasanté qui ne se substitue pas au jugement clinique du praticien. Il en est fait usage sans préjudicede l’indépendance professionnelle. A ce titre, la FNCLCC n’assume aucune responsabilité propre ence qui concerne les conséquences dommageables éventuelles pouvant résulter de l’exploitation desdonnées extraites du document, d’une erreur ou d’une imprécision dans le contenu desdocuments.Vous êtes autorisé(e) à utiliser des extraits des SOR pour votre usage personnel non commercial,sous réserve de la citation de la source originelle. Pour toute autre utilisation des SOR, et en particulierpour leur republication ou leur redistribution, sous quelque forme et par quelque moyen quece soit, vous devez obtenir l’autorisation expresse et préalable de la FNCLCC.Design et Impression : Happy Doc38 ter, rue de Verdun - 92150 SuresnesTél : 01 46 97 00 00382 392 470 R.C.S. Nanterre - Imprimé en France - Novembre 2000Photos : Centre Léon Bérard.DD OO COMPRENDRELE NEUROBLASTOME 4 SCopyright © FNCLCC 2000Fédération Nationale des Centres de Lutte Contre le Cancer(FNCLCC)101, rue de Tolbiac 75013 ParisTél : 01 44 23 04 62 - Fax : 01 44 23 04 17e-mail : fnclcc@fnclcc.fr - Internet : www.fnclcc.frLa Ligue Contre le CancerTél : 01 44 06 80 80 - Fax : 01 45 86 56 78Internet : www.ligue-cancer.asso.frGuide à l’usage des parents et des famillesCOMPRENDRELE NEUROBLASTOME 4 SCopyright © 2000Fédération Nationale des Centres de Lutte Contre le Cancer (F.N.C.L.C.C.)101, rue de Tolbiac 75013 ParisTél : 01 44 23 04 62 - Fax : 01 44 23 04 17Tous droits réservésCe document n’a pas la prétention de vous donner toutesles informations sur les traitements et leurs complications carc’est un support ciblé sur la maladie qu’est le neuroblastome.Ce support est visuel et son objectif est de vous aider à mieuxcomprendre la maladie de votre enfant.Ce document vous a été remis par le Docteur :qui pourra répondre à vos questions.23456Comprendre le neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 2LE NEUROBLASTOME . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.1 Qu’est-ce que le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.2 Qu’est-ce qu’un cancer ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 51.3 Le neuroblastome est-il un cancer fréquent ? . . . . . . . . . . . . . . . . . . . . . . 51.4 D’où vient le neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 61.5 Quelles sont les causes du neuroblastome ? . . . . . . . . . . . . . . . . . . . . . . . 6LE DIAGNOSTIC : comment savoir si c’est un neuroblastome ?. . . . . . . . . . . . . . . 82.1 Le bilan : quels sont les examens pratiqués pour établir un diagnostic ? 82.1.1 L’examen clinique . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82.1.2 Les examens radiologiques. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.1 L’échographie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92.1.2.2 Le scanner . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.3 La scintigraphie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 102.1.2.4 L’IRM (Imagerie par Résonance Magnétique). . . . . . . . . . . . . . . . . . . . 112.1.3 Les examens par prélèvements (urines, sang) . . . . . . . . . . . . . . . . . . . . 112.1.3.1 L’examen des urines . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 112.1.3.2 L’examen de sang. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 122.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique . . . . . . . . . . . . . . . . . . . . . . . . . 122.2 Les différents types de neuroblastome. . . . . . . . . . . . . . . . . . . . . . . . . . . 132.2.1 Comment sont classés les neuroblastomes ? . . . . . . . . . . . . . . . . . . . . . . 13TRAITEMENTS : Quels sont les moyens pour lutter contre un neuroblastome ? . . 153.1 Quels sont les différents traitements possibles ?. . . . . . . . . . . . . . . . . . . 153.1.1 La chirurgie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.2 La radiothérapie . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.1.3 La chimiothérapie. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 163.2 Selon quels critères choisit-on les différents traitements ?. . . . . . . . . . . 183.3 Est-il possible de dépister un neuroblastome ?. . . . . . . . . . . . . . . . . . . . 19LES RÉSULTATS : quelles sont les chances de guérison ? . . . . . . . . . . . . . . . . . . 21LA SURVEILLANCE : les traitements sont terminés, que faut-il faire ? . . . . . . . . 22GLOSSAIRE . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 23Sommaire1pageComprendrele neuroblastome2Un guide à l’usage de l’enfant, des parents et des familles.Ce guide présente des informations sur le neuroblastome.Ces informations sont destinées aux parents d’enfantsmalades et à leur entourage. Il tente d'expliquer, avec desmots que nous avons souhaités simples et clairs, ce que lesmédecins savent actuellement du neuroblastome, de sondiagnostic et de ses traitements.Pour les enfants de moins de 6 ans atteints de neuroblastome,une bande dessinée intitulée “Raconte-moi le neuroblastome”a été réalisée. Cette bande dessinée pourra êtrelue par leur médecin ou leur parents.Le guide “Comprendre le neuroblastome” a pour objectifd’aider les parents d’enfants atteints de neuroblastome àmieux comprendre cette maladie. Il doit leur permettre demieux suivre les différentes étapes du diagnostic, des traitementset de la surveillance de leur enfant. Comprendre peutaider à mieux vivre la maladie, les hospitalisations et lestraitements qui vont être proposés.Sans remplacer les relations individuelles et personnellesétablies avec le médecin, ce guide est là pour aider lesparents à communiquer plus facilement avec lui. Un desobjectifs est de les aider à mieux poser leurs questions. Eneffet, il est parfois difficile de formuler ce que l’on souhaitedire. Ce guide peut permettre de retenir plus facilementles explications du médecin, ainsi que celles de l’équipemédicale. Le médecin ne sait pas toujours quelles sont lesattentes des parents, leurs questions, leurs difficultés ouleurs inquiétudes. Il ne faut pas que les parents hésitent àposer toutes les questions qui les préoccupent. Le médecinfera son possible pour leur répondre et pourra les orientervers d’autres personnes si nécessaire.Ces informations peuvent également être consultées àdomicile, ce qui permet d’en discuter avec des membres dela famille ou de l’entourage. Chaque chapitre de ce guide selit indépendamment. Il peut être consulté en fonction despréoccupations et des différents moments de la maladie del’enfant.Un glossaire, situé à la fin du document explique levocabulaire médical souvent utilisé par l’équipe soignante.Les mots qui se trouvent dans le glossaire sont accompagnésd’un astérisque dans le texte.Ce guide est issu du projet SOR SAVOIR PATIENT(Standards, Options et Recommandations pour le Savoirdes Patients), projet mené par la Fédération Nationale desCentres de Lutte Contre le Cancer (FNCLCC) et les20 Centres de Lutte Contre le Cancer, en collaboration avecla Ligue Nationale Contre le Cancer. Ce projet s’intègredans une démarche d’amélioration de la qualité des soinsdes enfants atteints de cancer.Les informations médicales de ce guide sont extraitesd’un document scientifique élaboré par des experts spécialistesdu neuroblastome, de la SFOP (Société Françaised’Oncologie Pédiatrique) : les Standards, Options etRecommandations (appelés SOR). Ces SOR, destinés auxspécialistes, résument les résultats des recherches publiéesdans les revues scientifiques dans le domaine du cancer.Les SOR, écrits pour des médecins, sont disponibles, soitsous forme d’un livret auprès de l’éditeur, soit surle site Internet de la FNCLCC (101, rue de Tolbiac 75013PARIS - Tél : 01 44 23 04 04 - www.fnclcc.fr).Le guide "Comprendre le neuroblastome" est une versionadaptée de ces SOR médicaux. Il s’agit d’une "traduction"en langage non scientifique, réalisée par une équipepluri-disciplinaire (cf. membres du groupe de travail). Ceguide a été ensuite adapté en fonction des besoins expriméspar des parents d’enfants malades. L’ensemble des informationsmédicales présentées dans ce guide a été validépar des médecins spécialistes du neuroblastome (cf. listedes relecteurs).34Membres du groupe de travailC. Bergeron, Centre Léon Bérard, Lyon (oncocologue pédiatre, coordonnateurdu groupe de travail) ; J. Carretier, FNCLCC, Paris (chargé de missionen santé) ; V. Delavigne, Université de Rouen, Mont Saint Aignan (linguiste) ;F. Demma, Lyon (infirmière) ; E. Esteves, FNCLCC, Paris (secrétaire) ;B. Fervers, FNCLCC, Paris (oncologue médicale, coordinatrice des SOR) ;L. Leichtnam, FNCLCC, Paris (chargée de mission en santé) ; T. Philip,Centre Léon Bérard, Lyon (Pédiatre, Président de la FNCLCC et Directeur desSOR) ; M. Véron, FNCLCC, Paris (cadre infirmier).RelecteursC. Carrie, Centre Léon Bérard, Lyon ; V. Combaret, Centre Léon Bérard, Lyon ;O. Hartmann, Institut Gustave Roussy, Villejuif ; H. Rubie, Hôpital desEnfants, Toulouse ; P. Thiesse, Centre Léon Bérard, Lyon ; membres du bureaude la SFOP.Membres du comité d’organisation des SORA. Bataillard, FNCLCC, Paris (médecin généraliste, méthodologiste) ;P. Bey, Centre Alexis Vautrin, Vandoeuvre-les-Nancy (radiothérapeute, membredu Bureau exécutif) ; M.P. Blanc-Vincent, FNCLCC, Paris (pharmacien,responsable méthodologiste) ; J. Carretier, FNCLCC, Paris (chargé demission en santé, méthodologiste) ; S. Debuiche, FNCLCC, Paris (chargée de lagestion administrative et logistique) ; V. Delavigne ; Université de Rouen, MontSaint Aignan (linguiste) ; F. Farsi, Centre Léon Berard, Lyon (médecin de SantéPublique, méthodologiste associée) ; B. Fervers, FNCLCC, Paris (oncologuemédicale, coordinatrice des SOR) ; G. Gory-Delabaere, FNCLCC, Paris(pharmacien, méthodologiste) ; S. Guillo, FNCLCC, Paris (documentaliste) ;H. Hoarau, Institut Bergonié (anthropologue) ; L. Leichtnam, FNCLCC, Paris(chargée de mission en santé, méthodologiste) ; E. Luporsi, Centre Alexis Vautrin,Vandoeuvre-les-Nancy (oncologue médicale, méthodologiste associée) ; T. Philip,Centre Léon Bérard, Lyon (pédiatre, directeur des SOR, membre du Bureauexécutif) ; J.L. Renaud-Salis, Institut Bergonié, Bordeaux (chirurgien, expertassocié) ; S. Theobald, Centre Paul Strauss, Strasbourg (médecin de SantéPublique, méthodologiste associé) ; M. Véron, FNCLCC, Paris (cadre infirmier).Le Neuroblastome1.1 Qu’est-ce que le neuroblastome ?Le neuroblastome est un cancer*. Il est découvert le plussouvent chez l’enfant avant l’âge de 6 ans.1.2 Qu’est-ce qu’un cancer ?Le cancer est une maladie de la cellule*. La cellule est l’unitéde base de la vie. Il existe dans le corps plus de deux centstypes de cellules différentes (cellule musculaire, cellule de lapeau, cellule du sang, cellule des os, cellule nerveuse, etc.).Chacune a un rôle précis. C’est grâce à la reproductiondes cellules normales que le corps humain peut grandirjusqu’à l’âge adulte, que les cellules mortes sontremplacées et que les blessures guérissent. Cette multiplicationest alors normale et indispensable à la vie. Unecellule cancéreuse provient d’une cellule normale qui asubi d’importantes modifications. Ces modificationssont progressives : il faut une accumulation de plusieursmodifications avant qu’une cellule devienne cancéreuse.Les cellules cancéreuses se multiplient de manièredésordonnée au point de former une masse. Cettemasse est appelée "tumeur*". Les cellules cancéreusespeuvent également envahir et détruire les tissus sainsavoisinants et empêcher leur fonctionnement normal.Il arrive que les cellules cancéreuses se détachent dela tumeur originale (dite "tumeur primitive") et sepropagent par les vaisseaux sanguins ou lymphatiquesvers d’autres parties du corps et y former une autretumeur, dite "tumeur secondaire" ou métastase*. Lescellules de neuroblastome peuvent s’installer notammentdans les os ou dans la moelle osseuse*. On parle alors deneuroblastome métastatique ou disséminé.1.3 Le neuroblastome est-il un cancer fréquent ?Le neuroblastome est un cancer rare : 130 à 150 cas sontdiagnostiqués chaque année en France.51Chez les enfants de moins de 6 ans, le neuroblastome restenéanmoins le cancer le plus fréquent. Il est bien connu des centresspécialisés dans la prise en charge des cancers de l’enfant.1.4 D’où vient le neuroblastome ?L’enfant se développe à partir d’une seule cellule (qui est laréunion d’un spermatozoïde et d’un ovule). Cette cellule vase diviser pour en donner deux, puis quatre, puis huit, etc.A force de se diviser et de se spécialiser, ces cellules vontformer un organisme constitué de milliards de cellules. Descellules vont s’assembler et composeront des tissus*.Certains de ces tissus formeront des organes comme les os,le coeur, les poumons, les muscles, la peau ; d’autres encoreconstitueront ce qu’on appelle le système nerveux (le cerveau,la moelle épinière* et les nerfs). Une partie du système nerveuxdirige certaines fonctions automatiques. On parle du systèmenerveux autonome*.Ce système nerveux autonome estcomposé en partie d’un systèmenerveux appelé "sympathique". Sansque l’on sache encore très bienpourquoi, il arrive qu’une cellule dusystème nerveux sympathique devienneanormale : elle se divise alors sansaucun contrôle et finit par former unetumeur appelée neuroblastome. Il estimportant de comprendre que le neuroblastomen’est pas une maladie uniqueavec une cause unique et un traitementunique. Il y a plusieurs formes de neuroblastomesqui ont chacune leurs traitementsspécifiques. Le schéma ci-contremontre la localisation du système nerveuxsympathique. Les neuroblastomese développent au niveau de ce systèmenerveux. C’est la raison pour laquelle lesneuroblastomes se trouvent le plussouvent au niveau du ventre (sur uneglande* située au-dessus du rein : laglande surrénale, ou de chaque côté dela colonne vertébrale). Parfois, ilsapparaissent au niveau du thorax* et,plus rarement, au niveau du cou.Les cellulesde neuroblastome30 % au niveau du thorax50 % au niveau du ventre10 % au niveau du pelvisSYSTÈME NERVEUX SYMPATIQUELOCALISATIONS DES NEUROBLASTOMES6GANGLIONNERVEUXSYMPATHIQUEREINGLANDESURRÉNALE10 % au niveau du cou1.5 Quelles sont les causes du neuroblastome ?On ne connaît pas actuellement les facteurs à l’origine dudéveloppement d’un neuroblastome.Aucun facteur ne semble lié à l’environnement (boisson,alimentation, pollution, tabac) ou à la manière dont viventla famille et l’enfant. Il n’y a pas non plus de causeinfectieuse. Le neuroblastome n’est pas contagieux. Il neprésente pas de facteur héréditaire puisque les familles danslesquelles on retrouve plus d’un cas de neuroblastome sontextrêmement rares.En revanche, nous savons qu’un neuroblastome présentedes anomalies dans le centre de la cellule (appelé "noyau"de la cellule).Ce noyau contient des petits bâtonnets que l’onappelle les chromosomes*. Dans toutes les cellulesde l’homme, on retrouve toujours le mêmenombre de chromosomes : 46. Chacun porte unnuméro. Ces chromosomes sont très importants :chacun contient un très grand nombre de gènes*qui servent à faire fonctionner normalement lacellule. Il arrive que les chromosomes présententdes anomalies qui atteignent certains gènes. Leprogramme de fonctionnement est alors déréglé et la celluleva se comporter de façon anormale.Dans le noyau d’une cellule d’un neuroblastome, il arrivequ’il y ait beaucoup trop de chromosomes. Parfois il peutmanquer un petit bout du chromosome 1. Parfois, il existeun bout en plus sur le chromosome 17. Parfois encore, onretrouve un gène qui se trouve sur le chromosome 2 copié àplusieurs exemplaires et que l’on appelle gène MYCN*. Maisnous ne connaissons pas encore lesraisons pour lesquelles ces anomaliesgénétiques apparaissent.Le bout en plus du chromosome 17,le bout en moins du chromosome 1 etles copies du gène MYCN sur le chromosome2 favorisent la multiplication descellules de neuroblastome.46 chromosomesGène MYCN amplifiéau niveau du noyau7Le Diagnostic8Cette partie du document doit vous permettre de repérer les étapesnécessaires au diagnostic* du neuroblastome et de mieux comprendreles différents examens et consultations que le médecin peut proposer.Le diagnostic est la démarche qui permet de reconnaître la maladiedont votre enfant souffre, de savoir si c’est un cancer ou non. Si c’estun cancer, le médecin doit déterminer de quel type de cancer il s’agit,quelle en est la gravité. Le médecin a donc besoin d'informationscomplètes avant de proposer un traitement.Le diagnostic permet d’identifier la maladie à l’origine dessignes* ou des symptômes* que présente l’enfant. Toutefois,les signes et les symptômes qui amènent les parents àconsulter leur médecin ne sont pas toujours particuliers auneuroblastome et peuvent faire penser à d’autres maladies.En effet, il s’agit généralement de maux de ventre, dedouleurs dans les jambes ou au niveau des articulations, defatigue ou de fièvre. Parfois, la présence d’un hématomeapparu autour des deux yeux oriente le médecin versun diagnostic de neuroblastome. Dès que l’on suspectefortement un neuroblastome, votre enfant est confié à uneéquipe spécialisée qui va procéder à un bilan*.Le délai entre la découverte de quelque chose d'anormal etle début d'un traitement peut sembler très long. Ce délai estindispensable afin de réaliser un ensemble d’examens. Lesinformations obtenues vont permettre d’établir undiagnostic exact et précis. Celui-ci permet d’élaborer ensuiteun programme, c'est-à-dire de proposer le meilleur traitementadapté à l’enfant ainsi qu’à sa maladie et la meilleurefaçon de le réaliser.2.1 Le bilan : quels sont les examens pratiquéspour établir un diagnostic ?2.1.1 L’EXAMEN CLINIQUELe médecin interroge les parents sur la santé de l’enfantComment savoir si c’est un neuroblastome ? 2depuis sa naissance (maladies, accidents, etc.), ce qu’onappelle les antécédents.Le médecin interroge les parents et l’enfant pour connaîtrel’histoire de la maladie, leur demande la façon dont lessignes* et les symptômes* sont apparus.Ensuite, le médecin examine l’enfant afin de rechercherd’éventuels signes anormaux : boule, hématome, endroitdouloureux, difficulté à bouger les membres, etc.L’examen clinique permet de voir quels sont les autresexamens à réaliser.Généralement, le bilan comprend : •des examens par prélèvements* (sang, urines), •différents examens radiologiques* qui ont pour but debien situer la tumeur, ses limites et sa taille (scintigraphie*,échographie* et/ou scanner* et/ou IRM*), •des examens au microscope que l’on appelle examensanatomo-pathologiques* : un fragment de la tumeur* et unpeu de moelle des os* sont observés au microscope. Cesont ces examens qui permettent de découvrir exactementde quel type de tumeur il s’agit.2.1.2 LES EXAMENS RADIOLOGIQUESLes examens radiologiques et scintigraphiques ont pourbut de localiser la tumeur et de vérifier si elle s’est propagéeà d’autres parties du corps.Les examens radiologiques et scintigraphiques montrentdes images de l’intérieur du corps. Ces examens sontimportants car grâce aux images obtenues, il est possible delocaliser exactement la tumeur et de déterminer si elle gêneles organes et/ou les vaisseaux sanguins qui sont à proximité.Ces examens permettent également de savoir si la tumeurpeut être enlevée totalement par chirurgie. Si ce n’est pas lecas, les images montrent où il est possible d’effectuer unprélèvement sur la tumeur afin de l’identifier.Certains examens peuvent être faits rapidement, comme : •une échographie de l’abdomen, •une radiographie* des poumons.910D’autres examens nécessitent plus de préparation del’enfant. Ils demandent plus de temps.C’est le cas du : •scanner ou de l’IRM, •de la scintigraphie.Chez l’enfant de moins d’un an, une radiographie dusquelette entier peut être demandée.2.1.2.1 L’échographieL’échographie est un examen réalisé avec une sonde (sorte degros crayon) reliée à un écran de télévision et à un ordinateur.Cette sonde envoie des ultrasons qui permettent de regarderl’intérieur du corps à travers la peau. Cet examen est identiqueà celui qui permet de voir l’enfant dans le ventre de la mère lorsd’une grossesse. Ces ultrasons sont arrêtés par l’air ou par lesos. L’échographie ne permet donc pas de tout voir.L’enfant est allongé sur un lit. Le médecin radiologue passeun produit sur la partie du corps de l’enfant à examiner. Ceproduit est un gel qui permet à la sonde de mieux glisser surla peau et de faciliter l’observation.Cet examen n’est pas douloureux. Il nécessite souvent que l’enfantsoit à jeun. Sa durée est d’environ quinze minutes.2.1.2.2 Le scannerLe scanner est un gros anneau relié à un ordinateurqui permet d’examiner avec précisioncertaines parties du corps de l’enfant grâce àdes rayons X : le thorax, le ventre ou le crânepar exemple.L’enfant est installé sur un lit mobile qui sedéplace lentement à l’intérieur de l’anneau. Lemanipulateur est placé derrière une vitreet explique à l’enfant ce qui se passe. Uneinjection est faite au cours de l’examen.Elle permet de mieux voir les vaisseaux sanguins. Au fur et àmesure que le lit de l’enfant passe dans l’anneau, des photossont prises : elles apparaissent petit à petit sur l’écran.Cet examen nécessite une piqûre mais n’est pas douloureux par la suite.ScannerScintigraphieou mIBGL’enfant doit être à jeun. Sa durée est d’environ unedemi-heure.2.1.2.3 La scintigraphieLa scintigraphie permet de voir oùs’accumule un produit radioactif. Pour leneuroblastome, le produit est la mIBG.L’enfant est allongé sur un lit. Le produit lui est injecté parpiqûre la veille de l’examen. Grâce à une caméra spéciale(gamma caméra), l’appareil qui se déplace autour de l’enfantobtient des images des zones où le produit s’est accumulé.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie de quinze minutes à une heure, parfois plus. Ilfaut pouvoir rester immobile.2.1.2.4 L’IRM (Imagerie par Résonance Magnétique)L’appareil qui permet de réaliser une IRM est une sortede tunnel relié à un ordinateur. L’IRM utilise un champmagnétique. Elle permet d’observer avec précision le crâne, lethorax ou l’abdomen. Un manipulateur installe l’enfant surun lit mobile. Il lui place sur la tête une sorte de casque decosmonaute qui enregistre le signal émis par le corps. Le litva se positionner lentement à l’intérieur du tunnel. Pendanttout l’examen, il est recommandé de ne pas bouger car lesimages seraient très floues. Comme pour le scanner, ilne faut pas s’impatienter : l’ordinateur met du temps àafficher les images qui ont été prises. La machine faitdu bruit comme un marteau piqueur, mais l’enfant peutécouter de la musique avec un casque.Cet examen nécessite une piqûre mais n’est pas douloureux par lasuite. Sa durée varie entre une demi-heure et trois quarts d’heure.L’enfant doit rester immobile. Pour cela, un médicament donnéavant l’examen permet de le calmer.2.1.3 LES EXAMENS PAR PRÉLÈVEMENTS (URINES, SANG)2.1.3.1 L’examen des urinesLes catécholamines sont des substances que l’on trouvenormalement à des taux très faibles dans l’organisme.1112Dans la majorité des neuroblastomes, la production de cescatécholamines augmente fortement. Elles sont éliminéespar les urines de l’enfant. L’analyse des urines permet doncde déterminer si le taux de catécholamines est trop élevé. Sic’est le cas, on peut fortement soupçonner que la tumeurest un neuroblastome. Trois types de catécholamines sontdosés : l’acide homovanilique (HVA), l’acide vanylmandilique(VMA) et la Dopamine. L’analyse de cessubstances dans les urines nécessite de recueillir les urinesde l’enfant durant vingt-quatre heures.2.1.3.2 L’examen de sangLes prises de sang permettent seulement de juger de lafaçon dont les organes de l’enfant fonctionnent (le foie etle rein en particulier). Rien dans le sang ne permet dediagnostiquer un neuroblastome.2.1.3.3 L’examen des cellules de neuroblastome :l’examen anatomo-cyto-pathologique.L’examen anatomo-cyto-pathologique* est indispensable carc’est le seul qui garantit le diagnostic, autrement dit, quipermet d’identifier la tumeur avec exactitude.Qu’est-ce qui est nécessaire à cet examen ?En vue de l’examen, un échantillon de la tumeur* est prélevépar le radiologue ou par le chirurgien. Ce prélèvement se faithabituellement sous anesthésie générale* (l’enfant estcomplètement endormi).On procède en même temps à des prélèvements dans lamoelle osseuse (organe qui fabrique le sang). Ce sont desbiopsies ostéo-médullaires* et des myélogrammes*. Les expertsinternationaux se sont mis d’accord pour effectuer auminimum deux biopsies ostéo-médullaires et quatremyélogrammes.Que fait le médecin chargé des examens anatomo-pathologiques ?L’examen anatomo-pathologique, souvent abrégé en "anapath",consiste à analyser au microscope un échantillon de la tumeur.L’addition de certains produits colore les cellules* cancéreusesqui sont ainsi repérables au microscope.Cet examen est effectué par un médecin anatomo-pathologiste.Le médecin anatomo-pathologiste confie deséchantillons au biologiste pour étudier les anomaliesde l’ADN (constituant essentiel deschromosomes* de la cellule) des cellules cancéreuses.Il examine notamment les anomalies dugène MYCN*. Cela permet de savoir comments’attaquer aux cellules et de choisir ainsi aumieux le traitement.Le médecin anatomo-pathologiste examine également lesdeux biopsies osseuses et les quatre myélogrammes. Cesexamens permettent de savoir si des cellules cancéreuses setrouvent dans la moelle osseuse. Il faut savoir qu’on ne traitejamais un enfant lorsqu’on ne fait que soupçonner unneuroblastome, sauf certaines urgences. Un traitement nedébute que lorsque le diagnostic de neuroblastome estconfirmé par l’examen anatomo-pathologique et que lebilan complet a montré si cette tumeur était localisée ou sides métastases* existaient.Ces examens font partie des méthodes reconnues parl’ensemble des experts. Ce sont des standards*.2.2 Les différents types de neuroblastomeLes travaux de recherche permettent actuellement dedistinguer trois neuroblastomes différents : •une maladie qui peut guérir toute seule ou avec untraitement très léger, •une maladie souvent guérissable avec un traitement adapté, •une troisième maladie très agressive plus difficile à guériret qui nécessite un traitement beaucoup plus fort.L'âge de l'enfant lors du diagnostic (soit inférieur à un an,soit égal ou supérieur à un an), le caractère localisé ou13Examende la tumeurau microscope14disséminé et les anomalies du gène MYCN, suffisent actuellementpour choisir le traitement le plus adapté en fonctiondu neuroblastome.2.2.1 COMMENT SONT CLASSÉS LES NEUROBLASTOMES ?Différentes classifications des neuroblastomes ont étéétablies, variables selon les pays. Ces classifications ontpour but de distinguer les différents types de neuroblastomes,afin d’adapter le traitement. En 1993, des spécialistes européenset américains ont décidé de proposer une classificationinternationale qui doit permettre de comparer lesrésultats des différents traitements. Cette classificationporte le nom d’International Neuroblastoma StagingSystem (INSS*). La classification TNM renseigne sur la taillede la tumeur (T), le nombre de ganglions* atteints (N : enanglais ganglion se dit "Node") et enfin, sur la présence ounon de métastases* (M). Les classifications TNM et l'INSSsont les deux classifications utilisées en Europe.Quelle que soit la classification employée, l’important est desavoir si la tumeur est métastatique (disséminée) ou non :•si les cellules sont restées à l’intérieur de la tumeur primitiveet ne sont pas allées vers d’autres organes ou d’autresrégions du corps, on parle de neuroblastome localisé ;•si certaines cellules ont quitté la tumeur, on parle deneuroblastome disséminé.Les neuroblastomes disséminés ou métastatiques correspondentaux neuroblastomes dont certaines cellules ont quitté latumeur. Les cellules ont envahi d’autres organes ou régionsdu corps notamment la moelle osseuse* et les os. C’est le caspour cinq enfants sur dix lorsque le neuroblastome estdécouvert après l’âge d’un an. Cette dissémination n’estpas due à un retard de diagnostic, mais aux caractéristiquesspécifiques de certains neuroblastomes.15EN RÉSUMÉLe neuroblastome est un cancer de l’enfant qui sedéveloppe généralement avant 6 ans.C’est un cancer qui doit être pris en charge dans descentres spécialisés dans les traitements des cancers del’enfant. Dès lors que l’on soupçonne un neuroblastome,des examens doivent être réalisés. Ce sont : •une analyse des urines, •des examens radiologiques (échographie abdominale,scanner, scintigraphie ou IRM), •un examen de la tumeur et de la moelle osseuse, •un examen du noyau des cellules pour étudier sesanomalies et le gène MYCN en particulier.On peut alors identifier le type de neuroblastome etadapter le traitement.16Différents traitements sont possibles pour soignerun enfant qui présente un neuroblastome. Chacun de cestraitements est bien connu par les centres spécialisésdes cancers de l’enfant. Afin de déterminer le traitementadapté, efficace et présentant le moins de risques pourl’enfant, plusieurs spécialistes (médecin radiologue,chirurgien, radiothérapeute, pédiatre cancérologue)se concertent. La décision est donc multidisciplinaire.La coordination entre chacun est essentielle pour assurer àl’enfant les meilleures chances de guérison. C’est le pédiatrecancérologue qui organise cette coordination.3.1 Quels sont les différents traitements possibles ?Il n’existe pas de traitement universel. Les traitements sontproposés dans le cadre de la recherche scientifique. C’est laseule voie connue pour soigner au mieux les enfants. Lesétudes scientifiques ont déterminé les meilleurs traitementspour chaque type de neuroblastome en fonction de l’âgede l’enfant. Les protocoles, qui décrivent de façon préciseles conditions et le déroulement du traitement, sontnationaux et parfois internationaux.On distingue deux types de traitements possibles :•les traitements loco-régionaux : la tumeur* est enlevée oudétruite directement à l’endroit où elle se trouve. Les traitementsloco-régionaux sont la chirurgie et la radiothérapie* ;•les traitements généraux. Ce sont des traitements quiagissent dans tout l’organisme de l’enfant, à la fois surla tumeur et là où peuvent se trouver les métastases*. C’estle cas de la chimiothérapie*.Traitements Quels sont les moyens pour lutter contreun neuroblastome ?33.1.1 LA CHIRURGIELa chirurgie est une arme importante pour le traitement duneuroblastome. Le but de ce traitement local est d’enleverla tumeur. La chirurgie devra être la plus complète possible,c’est-à-dire ôter dans la mesure du possible la totalité de latumeur, sans prendre de risques vitaux pour l’enfant.Les différentes images radiologiques (scanner ou IRM*)obtenues lors du bilan diagnostique* permettent d’évaluer lesrisques de la chirurgie.3.1.2 LA RADIOTHÉRAPIEComme la chirurgie, la radiothérapie* est un traitement locorégionaldu cancer : elle permet d’éliminer directementla tumeur à l’endroit où elle se trouve. Cette techniqueconsiste à utiliser des rayons* (appelés rayons X ou photons)qui vont atteindre la tumeur, abîmer lescellules cancéreuses et les rendre incapablesde se diviser. Si les cellules ne peuvent plus sediviser, elles disparaîtront.La radiothérapie est utilisée depuis longtempspour traiter les cancers. Dans le cas précisdu neuroblastome, les études scientifiquesinternationales ont montré l’efficacité de cetraitement. La décision de faire ou nonune radiothérapie dépend du type et du stade de neuroblastomeainsi que de l'âge de l’enfant. La radiothérapieentraîne chez le petit enfant des troubles de croissance etcette complication joue un rôle dans le choix du traitement.3.1.3 LA CHIMIOTHÉRAPIELa chimiothérapie consiste à traiter le cancer* par desproduits chimiques : les médicaments. Ces médicamentssont appelés médicaments anti-tumoraux (contre latumeur) ou anticancéreux (contre le cancer). Cesmédicaments agissent par voie générale, c'est-à-dire qu’ilsont un effet à la fois sur la tumeur et dans l'ensemble ducorps. Ces médicaments sont introduits dans des veines parl’intermédiaire d’un tuyau appelé cathéter* ou chambreimplantable selon sa forme. Le but de ces médicaments estde détruire les cellules cancéreuses quel que soit l’endroitoù elles se trouvent, et d’empêcher leur division, ce qui vaprovoquer leur disparition.17Séancede radiothérapie18Les médicaments de chimiothérapie sont nombreux.L’action d’un médicament utilisé seul peut ne pas êtresuffisante. C’est pourquoi ils sont associés entre eux : celapermet d’augmenter leur efficacité. Les combinaisonsde plusieurs médicaments de chimiothérapiecomposent ce qu’on appelle des protocolesde chimio-thérapie. Ces protocoles de chimiothérapiesont particuliers à chaque cancer. Ilssont établis en fonction de leur efficacité sur lecancer et de leurs effets toxiques sur l’organisme(ils peuvent en effet provoquer des effetssecondaires* ou des séquelles*). Les doses de cesmédicaments sont ensuite calculées en fonctiondu poids de l’enfant et de sa taille.Le neuroblastome est une tumeur "chimiosensible",c’est-à-dire que les chimiothérapiespeuvent la faire diminuer de volume.Les principaux médicaments utilisés sont : •le cyclophosphamide ; •la doxorubicine (produit rouge) ; •l’étoposide ; •les sels de platine ; •la vincristine.Si la chimiothérapie est toxique pour la tumeur, elle entraînedes effets secondaires tels que des nausées et vomissements,une alopécie (perte de cheveux temporaire), uneaplasie* et parfois, en fonction des médicaments et dosesadministrés, une stérilité définitive.3.2 Selon quels critères choisit-on les différentstraitements ?Différents traitements sont possibles pour soigner unenfant atteint d’un neuroblastome. Le choix de cestraitements dépend : •de l’âge de l’enfant (moins ou plus d’un an) ; •du stade de neuroblastome (localisé ou disséminé) ; •des anomalies de la cellule du neuroblastome (copies dugène MYCN* ou non).32141. Chambre2. Pansementpost-opératoire3. Cathétersous-cutané4. CathéterintraveineuxChambreimplantableet cathéterCe neuroblastome disséminé du jeune enfant est appelé 4 S,“S” comme spécial, à cause de sa présentation particulière.Cette forme particulière de neuroblastome disséminéatteint le plus souvent les enfants de moins de 6 mois. C’estle foie qui est le plus fréquemment touché par les métastasesdu neuroblastome. Il existe deux situations différentesen fonction des signes et des symptômes que présente l’enfant: •Soit l’enfant a des symptômes ou des signes graves (trèsgros ventre, gêne pour respirer, etc…) : cette forme deneuroblastome est une forme dite “bruyante”. Il convientalors de proposer rapidement un traitement par chimiothérapie*tout en adaptant les doses au poids de l’enfant.Une légère radiothérapie sur le foie est parfois nécessaire ;•Soit il n’y a pas de symptôme ou de signe grave : c’est laforme “calme”. Ces enfants sont alors à surveiller trèsattentivement. En effet, il arrive que le neuroblastomedisparaisse spontanément sans avoir besoin de procéderau moindre traitement. Parfois, cette forme “calme”peut devenir “bruyante” et nécessite alors un traitement.Dans tous les cas, ces enfants doivent être surveillés et traitésdans un service de cancérologie pédiatrique. Il est préférabled’effectuer une chirurgie sur la première tumeur(la tumeur primitive) quand les métastases ont diminué.3.3 Est-il possible de dépister un neuroblastome ?Le dépistage consiste à pratiquer des examens dans le butde rechercher une maladie (un cancer par exemple) à unstade très précoce. Dans le cas du neuroblastome, le faitque l’on puisse trouver des catécholamines (HVA,VMA) dans les urines de l’enfant est un moyen de dépistagepossible.1920RÉSUMÉTrois moyens sont disponibles pour lutter contre le neuroblastome: • la chirurgie, • la radiothérapie, • la chimiothérapie.Le choix de ces traitements dépend : • de l’âge de l’enfant (avant ou après l’âge d’un an), • du stade du neuroblastome (localisé ou disséminé), • de la biologie du neuroblastome (copiesdu MYCN ou non).Dans le cas du neuroblastome 4S, l’état clinique de votreenfant guidera la mise en route du traitement en une simplesurveillance au départ. Cette surveillance est faite par l’équipequi vous a pris en charge. La chimiothérapie et la chirurgiesont les “armes” utilisées pour le traitement s’il est nécessaire.La radiothérapie peut parfois compléter le traitementen cas de nécessité.Un dépistage systématique a été effectué dans le cadre trèsparticulier de la recherche médicale. Ainsi, des spécialistesont réalisé des études au Japon, en France à Lyon et auCanada. Ces études n’ont pas permis de montrer un avantageau dépistage systématique. En effet, ce dépistage n’adécouvert que des neuroblastomes qui guérissent toutseuls, sans qu’aucun traitement soit nécessaire. Il n’a paspermis de diminuer pour autant le nombre de neuroblastomespour lesquels un traitement est indispensable.Une conférence de consensus à Lyon, en 1998, a réuni lesexperts internationaux du neuroblastome. Le jury de cetteconférence a conclu que le dépistage du neuroblastomeavant l’âge de 6 mois ne présente pas d’avantage.21En cancérologie vous entendez parler de rémission complètequi correspond à une étape indispensable sur le chemin dela guérison. Ceci signifie que les examens à notre dispositionactuellement ne permettent plus de déceler la maladie.En effet, nous ne pouvons pas savoir s’il reste des cellulescancéreuses (au niveau microscopique). C’est pour celaqu’une surveillance attentive de l’enfant est effectuée.Les chiffres qui sont donnés ci-dessous proviennent d’étudesscientifiques réalisées sur beaucoup d’enfants atteints parun neuroblastome. Il ne s’agit que de chiffres indicatifs.Dans le cas particulier du neuroblastome 4S, on guéritentre 75 % et 85 % des enfants.Les résultats Quelles sont les chances de guérison ? 422La surveillance a pour but de : •déceler le plus tôt possible une éventuelle rechute* afin dereprendre rapidement un traitement destiné à guérirl’enfant ; •rechercher d’éventuelles complications liées aux traitementsqui ont été effectués.La surveillance Les traitements sont terminés, que faut-il faire ? 523Glossaire Ce glossaire concerne spécifiquement l’explication des termes en rapportavec le présent document "Comprendre le neuroblastome".Un dictionnaire plus complet sur l’ensemble des cancers figure dans le livre"Les cancers de A à Z". Ce dictionnaire est disponible sur le site internet dela Fédération Nationale des Centres de Lutte Contre le Cancer(www.fnclcc.fr) et également chez l’éditeur à l’adresse suivante : EditionsFRISON-ROCHE - 18, rue Dauphine - 75006 Paris - Tél. 01.40.46.94.91.* : voir ce motAAnatomo-cyto-pathologie : examen au microscope de cellules* (cytologie) ou detissus* (histologie) de l’organisme.La cytologie* et l'histologie* sont les deux techniques de l'examen anatomo-cytopathologique.L’histologie établit de façon sûre le diagnostic* de cancer. De plus,cet examen permet de déterminer le type de cancer dont il s’agit.Anatomo-pathologiste : médecin spécialiste qui examine des cellules et destissus au microscope.Anesthésie : acte qui consiste à endormir et rendre insensible le patient(anesthésie générale) ou une partie du corps (anesthésie locale ou partielle)pendant une intervention chirurgicale.Aplasie : très forte diminution des globules blancs, accompagnée d’une baissedes autres éléments du sang (globules rouges et plaquettes). C’est un effetsecondaire, temporaire, de certains médicaments de chimiothérapie*.BBilan : un bilan évalue l’état de santé d’une personne. Au terme de ce bilan,le médecin dispose de renseignements qui lui permettent de proposer untraitement adapté à la situation.Le bilan diagnostique a pour but de déterminer s'il s'agit bien d'un cancer etd'identifier le type de cancer. Le bilan d'extension recherche l’étendue du canceret la présence ou non de métastases* dans d'autres organes.Biopsie ostéo-médullaire : prélèvement de la moelle des os qui est analysé aumicroscope. Ce prélèvement est réalisé par un médecin et se fait sous anesthésie*générale.624CCancer/Tumeur maligne : cellules anormales qui se multiplient de façonincontrôlée. Elles finissent par former une masse qu’on appelle tumeur maligne.Cathéter : tuyau souple et fin introduit dans une veine afin d’y injecter unproduit ou des médicaments, ou pour faire une prise de sang.Le cathéter améliore le confort de l’enfant qui n’a pas besoin de subir unepiqûre à chaque injection. Il diminue le risque d’abîmer les veines et facilite lesperfusions de chimiothérapie*.Cellule : élément visible au microscope dont est constitué tout organisme vivant.Plantes et animaux sont composés de cellules très différentes qui se multiplient,meurent et se renouvellent.Des cellules identiques assemblées entre elles forment un tissu*.Les cellules cancéreuses sont des cellules qui se sont modifiées et se multiplientde façon anormale. Voir cancer*.Chimiothérapie (Chimio) : traitement général du cancer* à l’aide de médicaments.Les médicaments anticancéreux visent à détruire les cellules* cancéreusesou à les empêcher de se multiplier, entraînant leur mort. Ces médicaments peuventêtre administrés par piqûres ou perfusions ou parfois sous forme de comprimés.Chromosome : les chromosomes sont de petits bâtonnets situés dans le noyaude la cellule, contenant l’ensemble des gènes.Cytaphérèse : technique qui permet de prélever dans le sang des cellules(cellules souches) qui pourront venir se loger dans la moelle osseuse* et refabriquerà nouveau du sang.DDiagnostic : c’est la démarche qui identifie la maladie à l'origine des signes* oudes symptômes* ressentis ou observés par le patient. Le diagnostic permet dereconnaître la maladie dont l’enfant souffre. Voir bilan*.EEchographie : technique d'examen qui montre des images d'une partie du corpsou de certains organes à l’aide d’ultrasons. Il s’agit d’un examen d'imagerie.Effet secondaire : les traitements ont pour but de soigner le cancer*. Parfois, ilsentraînent des conséquences désagréables pour le malade qu’on appelle deseffets secondaires. Il y a deux types d’effets secondaires : les effets secondairesimmédiats et les effets secondaires tardifs.Les effets secondaires immédiats sont des effets à court terme : nausées, pertede cheveux, etc. Temporaires, ils disparaissent généralement après la fin des traitements.Les effets secondaires tardifs sont des effets à long terme et peuvent persister25longtemps après l’arrêt des traitements, parfois jusqu’à la fin de la vie. Ils sontalors appelés séquelles.Si les effets secondaires sont fréquents, ils n’apparaissent pas de façon obligatoireni systématique. Ils dépendent des traitements reçus, des doses administrées, dutype de cancer* et de la façon dont chacun réagit aux traitements.Examen radiologique : examen qui permet d’obtenir des images d’une partie ducorps ou des organes. Il s’agit d’un examen d'imagerie. Il existe différents typesd’examens radiologiques : échographie*, scanner*, IRM*, scintigraphie*).GGanglion : les ganglions sont de petits renflements répartis le long des vaisseauxlymphatiques* et disposés dans certaines parties du corps.Les ganglions jouent un rôle essentiel dans la protection du corps contre lesinfections ou les cellules* cancéreuses. Ils sont soit superficiels (dans le cou,l’aisselle, l’aine), soit profonds (dans l’abdomen, le thorax). Ils mesurent normalementmoins d‘un centimètre de diamètre.Gène : petite partie d’un chromosome* comportant une information indispensableau fonctionnement de la cellule.IINSS (International Neuroblatoma Staging System) : classification internationalequi différencie les neuroblastomes par stade (1 à 4) selon le type de la tumeur etses caractéristiques (taille, opérabilité et dissémination vers d’autres organes).IRM (Imagerie par Résonance Magnétique) : technique d’examen qui montredes images d’une partie du corps ou des organes. Cette technique d’imagerierepose sur la différence de magnétisme des tissus.LLymphatique (système lymphatique) : le système lymphatique est composéd'un ensemble de ganglions* et de vaisseaux lymphatiques.Les ganglions jouent un rôle essentiel dans la protection de l’organisme contreles infections ou les cellules* cancéreuses.MMétastase : migration (on dit aussi dissémination ou propagation) de cellules*cancéreuses qui proviennent d'une tumeur primaire et qui se développent dansun autre organe. On parle aussi de maladie métastatique ou de localisationsecondaire du cancer.26Moelle osseuse : substance se trouvant à l’intérieur des os qui produit les différentescellules du sang (globules rouges qui transportent l’oxygène, globules blancs quidéfendent l’organisme contre les infections et plaquettes qui arrêtent les saignementset permettent la cicatrisation).NMYCN (Gène MYCN) : petite partie du chromosome* n°2. Ce gène a un rôle dansla division de la cellule. Quand il est copié en plusieurs exemplaires, la divisions’accélère.PPonction/Prélèvement : ce geste consiste à introduire une aiguille dans une partiedu corps afin de prélever du tissu*, des cellules*, du liquide ou du sang, enfonction du type d’analyses à réaliser.En cas de prélèvement de cellules, on parle de ponction cytologique ; en cas deprélèvement de tissu, on parle de biopsie*.Prélèvement : Voir ponction*.RRadiographie : technique d'examen qui permet d’obtenir des images d'unepartie du corps à l’aide de rayons X. Il s’agit d’un examen d'imagerie.Radiothérapie : traitement local du cancer* à l’aide d’un appareil qui émet desrayons. Ces rayons dirigés vers la tumeur vont la détruire.Ce traitement se fait dans un service spécialisé de radiothérapie. On parle ausside rayons.Rayons : voir radiothérapie*.Rechute/Récidive : réapparition des signes ou des symptômes* signalant laprésence du cancer. Cette réapparition peut survenir très tôt après lestraitements, mais aussi après une longue période de guérison apparente.Récidive : voir rechute*.Rémission : diminution, voire disparition des signes* ou des symptômes ducancer.SScanner : technique d’examen qui permet d’obtenir des images du corps encoupes, à l’aide de rayons X. Il s’agit d’un examen d’imagerie.27Scintigraphie : technique d’examen qui montre des images du squelette osseuxou de la tumeur. Cette technique d’imagerie utilise des produits faiblementradioactifs qui, une fois injectés, se fixent sur les tissus osseux.Séquelle : voir effet secondaire*.Signe/Symptôme : manifestation anormale observée par le patient ou par le médecin.Standard : un traitement est un standard lorsqu’il a été validé par des essaisthérapeutiques. Ces études ont montré que, pour une même situation, les bénéficesde ce traitement sont clairement supérieurs à ceux des autres traitements.Le traitement standard est proposé de façon systématique dans une situationdonnée. Il peut arriver que le médecin ne puisse pas appliquer le traitementstandard du fait de facteurs particuliers à l’enfant ou à sa maladie. Le médecinpropose alors un ou plusieurs traitements mieux adaptés à la situation.Sternum : os plat situé en avant de la cage thoracique.Système nerveux autonome : système nerveux qui dirige certaines fonctionsautomatiques du corps. Ce système nerveux est constitué de deux parties : lesystème parasympathique et le système sympathique. C’est dans lesystème nerveux sympathique que peut se développer un neuroblastome.TThorax : partie du corps dans laquelle se logent le coeur et les poumons, sousles côtes et le sternum*.Tissu : ensemble de cellules identiques qui ont une même fonction (tissumusculaire, tissu osseux par exemple).Tumeur : voir cancer*.Les SOR sont une oeuvre collective créée par la Fédération Nationale des Centres de Lutte Contre leCancer (FNCLCC), et protégée par les dispositions du Code de la Propriété Intellectuelle. LaFNCLCC est par conséquent titulaire du droit d’auteur sur cette oeuvre, et est donc notammentinvestie des droits patrimoniaux sur les SOR. La FNCLCC peut seule décider de l’existence et desmodalités de reproduction, publication, traduction ou diffusion des SOR.Les SOR sont un simple outil d’information et d’aide à la décision destiné aux professionnels de lasanté qui ne se substitue pas au jugement clinique du praticien. Il en est fait usage sans préjudicede l’indépendance professionnelle. A ce titre, la FNCLCC n’assume aucune responsabilité propre ence qui concerne les conséquences dommageables éventuelles pouvant résulter de l’exploitation desdonnées extraites du document, d’une erreur ou d’une imprécision dans le contenu desdocuments.Vous êtes autorisé(e) à utiliser des extraits des SOR pour votre usage personnel non commercial,sous réserve de la citation de la source originelle. Pour toute autre utilisation des SOR, et en particulierpour leur republication ou leur redistribution, sous quelque forme et par quelque moyen quece soit, vous devez obtenir l’autorisation expresse et préalable de la FNCLCC.Design et Impression : Happy Doc38 ter, rue de Verdun - 92150 SuresnesTél : 01 46 97 00 00382 392 470 R.C.S. Nanterre - Imprimé en France - Novembre 2000Photos : Centre Léon Bérard.DD OO CC votre commentaire
votre commentaire Suivre le flux RSS des articles de cette rubrique
Suivre le flux RSS des articles de cette rubrique Suivre le flux RSS des commentaires de cette rubrique
Suivre le flux RSS des commentaires de cette rubrique